Derechos de autor reservados - Prohibida su reproducción
CIRCULAR EXTERNA 47 DE 2007
(noviembre 30)
Diario Oficial No. 46.836 de 8 de diciembre de 2007
SUPERINTENDENCIA NACIONAL DE SALUD
<NOTA DEL EDITOR: Editor advierte que los anexos publicados en esta circular, por sus características, no han sido incluidos. El editor aconseja que cualquier referencia a los mismos sean consultados en la página de internet de la Superintendencia Nacional de Salud>
CIRCULAR UNICA
| PARA: | ENTIDADES, SUJETOS VIGILADOS Y USUARIOS DE LA SUPERINTENDENCIA NACIONAL DE SALUD |
| DE: | SUPERINTENDENTE NACIONAL DE SALUD |
| ASUNTO: | INSTRUCCIONES GENERALES Y REMISIÓN DE INFORMACIÓN PARA LA INSPECCIÓN, VIGILANCIA Y CONTROL |
1. Objetivo y Alcance
Con fundamento en las facultades Constitucionales y Legales de la Superintendencia Nacional de Salud, se expide la Circular Unica, acto administrativo en el cual se reúnen en un solo cuerpo normativo todas las instrucciones de la entidad que se encuentran vigentes, con los siguientes propósitos:
-- Recopilar, modificar y actualizar todas las Circulares Externas y Cartas Circulares expedidas por la Superintendencia Nacional de Salud.
-- Facilitar a los destinatarios de su misión de inspección, vigilancia y control, el cumplimiento, comprensión y consulta de las instrucciones expedidas por esta Superintendencia.
-- Proporcionar a sus funcionarios un instrumento jurídico unificado y coherente que determine con precisión las reglas aplicables a las situaciones concretas que se inscriben dentro de su ámbito de competencia.
2. Estructura
2.1 Composición
La Circular Unica contiene en cada uno de los títulos que la componen las instrucciones y solicitudes de información dispuestas por la Superintendencia Nacional de Salud, las cuales serán de obligatorio cumplimiento para los sujetos vigilados.
2.2 Consulta y Uso
Para la consulta y uso de la Circular Unica, por parte de los diferentes usuarios, se considera necesario establecer que se deben observar las siguientes pautas:
2.2.1 Elementos
La Circular se encuentra compuesta por una tabla de contenido y títulos, integrados por capítulos. Los capítulos se descomponen en numerales y subnumerales hasta de cinco dígitos y literales, en los casos en que se hace necesario.
Cada título corresponde a un grupo de sujetos vigilados, de acuerdo con el rol asumido dentro del Sector Salud.
El Título XI, corresponde a los anexos técnicos necesarios para el cumplimiento de las instrucciones de remisión de información impartidas, a los cuales se hace remisión expresa en su contenido y parte integrante del texto de la misma.
Los anexos coinciden con los formatos que las entidades vigiladas deben utilizar para remitir información ante la Superintendencia. Para ubicar cada uno de los formatos en el título XI Anexos Técnicos, estos se enumeran según el orden en el que aparezcan en la Circular.
Los títulos de la Circular Unica son:
Título Tema
Primero Disposiciones Generales
Segundo Entidades Administradoras de Planes de Beneficios
Tercero Generadores de recursos económicos para la salud
Cuarto Instituciones Prestadoras de Servicios de Salud
Quinto Entidades Territoriales
Sexto Fondo de Solidaridad y Garantía – FOSYGA
Séptimo Protección al Usuario y Participación Ciudadana
Octavo Otros actores
Noveno Medidas Especiales
2.2.2. Presentación
La Circular se presenta en hojas numeradas según cada uno de los títulos, lo cual facilitará su modificación, adición y actualización de los diferentes temas.
3. Consulta
La Circular Unica podrá ser consultada:
3.1. En forma permanente en la página Web de la Superintendencia www.supersalud.gov.co
3.2. El texto original de la Circular Unica, en medio físico, reposará en la Secretaría General de la Superintendencia.
Cualquier persona natural o jurídica interesada en obtener copia, simple o auténtica de la misma, podrá solicitarla, mediante escrito dirigido a la Secretaría General de la Superintendencia Nacional de Salud.
El costo de las fotocopias correspondientes a la Circular Unica que sean solicitadas por entidades u organismos que no paguen tasa a la Superintendencia deberá ser cubierto por el interesado, de acuerdo con el valor establecido para tal fin por la entidad.
4. Normatividad y modificaciones realizadas
La Circular Unica además de contener las instrucciones y solicitudes de información de las anteriores Circulares Externas y Cartas Circulares, con su expedición se actualizan y modifican los temas consignados en cada una de estas de conformidad con las nuevas normas expedidas por el Gobierno Nacional y los pronunciamientos efectuados por la Corte Constitucional frente a las disposiciones que regula el Sector Salud.
5. Contenido
Tabla de Contenido
<Tabla de Contenido no actualizada. Consultar la tabla de Contenido actualizada mediante la Función <F3>>
Título I DISPOSICIONES GENERALES
Capítulo 1o Seguridad técnica y jurídica para las comunicaciones electrónicas de la Superintendencia Nacional de Salud que requieren firma digital
Capítulo II Pautas Publicitarias
Capítulo III Revisores Fiscales
Capítulo IV Código de Etica y de Buen Gobierno
Capítulo V Facultades Jurisdiccionales
Capítulo VI Facultades de Conciliación
Título II ENTIDADES ADMINISTRADORAS DE PLANES DE BENEFICIOS
Capítulo I Entidades Promotoras de Salud
Capítulo II Empresas que administran Planes Adicionales de Salud
Capítulo III Regímenes de Excepción y Especiales
Título III GENERADORES DE RECURSOS
Capítulo I Operadores del Juego de Lotería Tradicional
Capítulo II Operadores del Juego de Apuestas Permanentes o Chance
Capítulo III Juegos de Suerte y Azar distintos a Loterías y Chance
Capítulo IV Bebidas Alcohólicas
Título IV INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD
Capítulo I Disposiciones Comunes
Capítulo II Instituciones Prestadoras de Servicios de Salud de naturaleza privada
Capítulo III Instituciones Prestadoras de Servicios de Salud de naturaleza pública
Título V ENTIDADES TERRITORIALES
Título VI FONDO DE SOLIDARIDAD Y GARANTIA (FOSYGA)
Título VII PROTECCION AL USUARIO Y PARTICIPACION CIUDADANA
Capítulo I Protección al Usuario
Capítulo II Participación Ciudadana
Título VIII OTROS ACTORES
Capítulo I Compañías de Seguros autorizadas para operar el ramo SOAT
Capítulo II Indumil
Capítulo III Cajas de Compensación Familiar que no administran régimen subsidiado
Título IX MEDIDAS ESPECIALES
Capítulo I Marco legal de las acciones y medidas especiales
Capítulo II Intervención Forzosa Administrativa para administrar
Capítulo II Intervención Forzosa Administrativa para liquidar
Capítulo III Intervención Técnica y Administrativa
Capítulo V Liquidaciones Voluntarias (Supresión y liquidación)
Título X GLOSARIO
Título XI ANEXOS TECNICOS
DISPOSICIONES GENERALES.
En este primer título se encuentran las instrucciones que tienen como destino dos o más entidades o sujetos de vigilancia y aquellas relacionadas con las nuevas facultades jurisdiccionales y de conciliación otorgadas a la Superintendencia.
SEGURIDAD TÉCNICA Y JURÍDICA PARA LAS COMUNICACIONES ELECTRÓNICAS DE LA SUPERINTENDENCIA NACIONAL DE SALUD QUE REQUIEREN FIRMA DIGITAL.
Con el fin de garantizar un intercambio seguro y eficiente de los datos entre los vigilados y la entidad, y garantizar los atributos de autenticidad, integridad y no repudio de la información, la Superintendencia Nacional de Salud, incorpora la aplicación de nuevas tecnologías de seguridad en sus comunicaciones electrónicas, de conformidad con lo establecido en la Ley 527 de 1999, el Decreto Reglamentario 1747 de 2000; que definen y reglamentan el acceso y uso de los mensajes de datos, así como la firma digital y las entidades de certificación.
En particular, se busca, entre otros objetivos, reducir al mínimo posible la utilización y flujo de documentos en soporte caratular (papel), asegurando la identificación plena de los emisores de documentos electrónicos, certificando la recepción efectiva y oportuna de los datos por parte del verdadero destinatario y garantizando la seguridad técnica y jurídica (dado su valor probatorio) de la información. Dicha seguridad en los entornos electrónicos se refleja en atributos jurídicos como la autenticidad, integridad y no repudio.
El sistema de certificación digital permite establecer la identidad y otras cualidades de una persona que actúa a través de una red informática, un sistema de información y, en general, cualquier medio de comunicación y/o información electrónica. De esta forma, la certificación digital garantiza: la identificación y capacidad de las partes que tratan entre sí sin conocerse (emisor y receptor del mensaje); la confidencialidad de los contenidos de los mensajes (ni leídos, ni escuchados por terceros); la integridad de la transacción (no manipulada por terceros) y la irrefutabilidad de los compromisos adquiridos (no repudiación).
Teniendo en cuenta lo anterior, los archivos reportados a la Superintendencia vía electrónica deberán llegar debidamente autenticados, a través de la utilización de firma digital. En consecuencia, las entidades vigiladas deberán obtener un certificado digital, expedido por una entidad de certificación digital abierta debidamente autorizada por la Superintendencia de Industria y Comercio. Esta firma digital deberá ser adquirida y administrada por las diferentes entidades vigiladas.
Las condiciones, restricciones y el procedimiento técnico para el uso de esta firma digital, estará determinado por las características que brinde la entidad de certificación digital a través de su Declaración de Prácticas de Certificación.
En este sentido, es necesario tener en cuenta consideraciones generales para la utilización de los mensajes de datos y las firmas digitales del sistema electrónico de inspección, vigilancia y control de la Superintendencia Nacional de Salud como las que a continuación se presentan:
1. CARACTERÍSTICAS QUE DEBEN SATISFACER LOS CERTIFICADOS Y FIRMAS DIGITALES.
Las comunicaciones electrónicas de cualquier índole enviadas por las entidades vigiladas a la Superintendencia Nacional de Salud, en cumplimiento de las funciones de inspección, vigilancia y control que se encuentren respaldadas con una firma digital deberán cumplir con las disposiciones del artículo 28 de la Ley 527 de 1999 con el fin de dar por satisfechos los atributos jurídicos propios de una firma digital, garantizando con ello que dicha firma tendrá la misma fuerza y efectos que el uso de una firma manuscrita. De igual manera, los certificados digitales que respalden dichas firmas deberán cumplir con las disposiciones del artículo 15 del Decreto 1747 de 2000, y por lo tanto deben ser emitidos por una entidad de certificación abierta autorizada por la Superintendencia de Industria y Comercio.
2. CONSIDERACIONES PARA EL INTERCAMBIO DE MENSAJES DE DATOS FIRMADOS DIGITALMENTE.
A continuación se definen las consideraciones que deben ser tenidas en cuenta para el intercambio de mensajes de datos respaldados con firmas digitales:
2.1. Para el envío de comunicaciones emitidas por las entidades vigiladas, así como para la recepción de las comunicaciones dirigidas a estos se debe hacer uso de los sistemas de comunicación definidos por la Superintendencia Nacional de Salud para tal fin.
2.2. Las comunicaciones en forma de mensajes de datos emitidas por la entidad vigilada que requieran de una firma manuscrita en su equivalente en papel, deberán encontrarse firmadas digitalmente.
2.3. Las comunicaciones en forma de mensajes de datos respaldadas con certificados digitales generadas por la entidad vigilada deberán encontrarse dentro de los usos aceptados en la Declaración de Prácticas de Certificación de la entidad de certificación que emite los certificados.
La Superintendencia Nacional de Salud será parte confiante en la recepción de las comunicaciones electrónicas firmadas digitalmente emitidas por sus entidades vigiladas dentro de las funciones propias de inspección, vigilancia y control. En su rol como parte confiante la Superintendencia Nacional de Salud verifica que la firma digital asociada al mensaje de datos o comunicación electrónica satisface:
3.1. Que el certificado digital que respalda la firma digital del acto de comunicación fue emitido por una entidad de certificación abierta autorizada para ello por la Superintendencia de Industria y Comercio.
3.2. Que la firma digital puede ser verificada con la clave pública que se encuentra en el certificado digital en relación con la firma, emitido por la entidad de certificación autorizada.
3.3. Que la firma digital fue emitida dentro del tiempo de validez del certificado.
3.4. Que el certificado digital que respalda la firma digital no haya sido revocado, para este efecto, se debe validar que el certificado digital no se encuentre en la base de datos de certificados digitales revocados, publicada por la Entidad de Certificación.
3.5. Que el mensaje de datos goza de integridad.
3.6. Que el mensaje de datos firmado se encuentra dentro de los usos aceptados en la Declaración de Prácticas de Certificación.
De igual forma, la entidad vigilada deberá cumplir con todas las obligaciones que adquiera como suscriptor o parte confiante dentro del Sistema de Certificación Digital de acuerdo con las disposiciones de la Declaración de Prácticas de Certificación de la entidad de certificación.
4. RECOMENDACIONES DE SEGURIDAD PARA LA ADMINISTRACIÓN DEL CERTIFICADO DIGITAL.
En el presente numeral se establecen las medidas de seguridad necesarias para la administración del certificado digital, por parte de los vigilados:
4.1. El Certificado digital es de carácter personal e intransferible.
4.2. No permitir que otras personas conozcan el número de identificación personal clave de protección de acceso al certificado digital.
4.3. Si el certificado digital se encuentra almacenado en un dispositivo seguro, este debe estar siempre en poder de su titular o almacenado de manera segura.
4.4. No se debe emplear el dispositivo de almacenamiento del certificado digital para almacenar datos, o para propósitos distintos a firmar digitalmente mensajes de datos.
4.5. Si se extravía o se pierde el control del dispositivo de almacenamiento del certificado digital o de su clave de protección de acceso debe comunicarse inmediatamente con la entidad de certificación que lo emitió, y se deberá solicitar su revocación.
4.6 No se debe olvidar la clave de protección de acceso al certificado digital, su olvido implica la revocación del certificado digital y la emisión de un nuevo certificado digital.
4.7. Se deben tener en cuenta las políticas de seguridad asociadas con la clave de protección de acceso al certificado digital. Por ejemplo el número máximo de ingresos consecutivos erróneos permitidos dentro del sistema de certificación digital.
5. OBLIGACIONES Y RESPONSABILIDADES GENERALES DEL SUSCRIPTOR DEL CERTIFICADO DIGITAL.
La entidad vigilada suscriptora del certificado digital tiene las siguientes obligaciones frente a la entidad de certificación y terceras personas en la utilización de su certificado digital:
5.1. Utilizar la clave privada y el certificado digital emitido tan solo para los fines establecidos y de acuerdo con los condicionamientos establecidos en la Declaración de Prácticas de Certificación de la entidad de certificación y en el certificado digital entregado. Será responsabilidad del suscriptor el uso indebido que este o terceros hagan del mismo.
5.2. Responder por la custodia de la clave privada y de su soporte físico (si aplica) evitando su pérdida, revelación, modificación o uso no autorizado. Especialmente, el suscriptor deberá abstenerse, sin importar la circunstancia, de anotar en el soporte físico del certificado digital el código de activación o las claves privadas, ni tampoco en cualquier otro documento que el suscriptor conserve o transporte consigo o con el soporte físico.
5.3. Solicitar la revocación del certificado digital que le ha sido entregado cuando se cumpla alguno de los supuestos previstos para la revocación de los certificados digitales, de conformidad con lo dispuesto en la Declaración de Prácticas de Certificación de la entidad de certificación.
5.4. Abstenerse en toda circunstancia de revelar la clave privada o el código de activación del certificado digital, así como abstenerse de delegar su uso a terceras personas.
5.5. Asegurarse de que toda la información contenida en el certificado digital es cierta y notificar inmediatamente a la entidad de certificación en caso de que se haya incluido cualquier información incorrecta o inexacta o en caso de que por alguna circunstancia posterior la información del certificado digital no corresponda con la realidad. Así mismo, deberá comunicar de manera inmediata el cambio o variación que haya sufrido cualquiera de los datos que aportó para la emisión del certificado digital, aunque estos no estuvieran incluidos en el propio certificado digital.
5.6. Informar inmediatamente a la entidad de certificación acerca de cualquier situación que pueda afectar la confiabilidad del certificado digital, e iniciar el procedimiento de revocación del certificado digital cuando sea necesario. Especialmente, deberá notificar de inmediato la pérdida, robo o falsificación del soporte físico y cualquier intento de realizar estos actos sobre el mismo, así como el conocimiento por otras personas del código de activación o de las claves privadas, solicitando la revocación del certificado digital de conformidad con el procedimiento que se establece en la Declaración de Prácticas de Certificación de la entidad de certificación.
5.7. Abstenerse de monitorear, alterar, realizar ingeniería reversa o interferir en cualquier otra forma la prestación de servicios de certificación digital.
5.8. El suscriptor es el único responsable por las obligaciones que emanen de las operaciones o negocios jurídicos que se realicen con los certificados digitales, exonerando a la entidad de certificación de toda responsabilidad por este concepto.
5.9. Cualquier otra que se derive de la ley, del contenido de la Declaración de Prácticas de Certificación de la entidad de certificación.
5.10. Manejo del PIN: Es importante destacar que el PIN de protección del certificado digital es único de uso personal e intransferible, el conocimiento del mismo será solo del suscriptor o usuario final, la Entidad de Certificación Digital no almacena ni asigna los PIN, por lo tanto su olvido implica revocación del Certificado Digital y obliga a la emisión de un nuevo certificado digital.
5.11. La entidad de certificación no tiene deber alguno de investigación o revisión de la ocurrencia de cualquiera de las causales de revocación establecidas en la Declaración de Prácticas de Certificación. La entidad de certificación iniciará el procedimiento de revocación de certificados digitales tan solo una vez tenga noticia de la ocurrencia de cualquiera de ellas. El suscriptor y la parte confiante - en caso de que sea procedente - tienen la obligación de iniciar el procedimiento de revocación del certificado digital tan pronto como tengan conocimiento de la existencia de alguno de estos supuestos.
La Superintendencia Nacional de Salud, realiza las siguientes recomendaciones para las entidades vigiladas con respecto a la conservación de los mensajes de datos o documentos firmados digitalmente:
6.1. Las comunicaciones electrónicas que se encuentren respaldadas por una firma digital avalada por una entidad de certificación autorizada conforme a la ley y que en los términos de esta deban ser conservados, se deberán guardar en condiciones que permitan que la información sea accesible para su posterior consulta y que garanticen que permanezca completa e inalterada.
6.2. La entidad vigilada deberá hacer uso de los mecanismos idóneos para llevar a cabo la conservación de los documentos firmados digitalmente y presentados a la Superintendencia Nacional de Salud, ya que la Superintendencia podrá volver a requerir la información.
6.3. La entidad vigilada será responsable de la conservación de los certificados digitales, su medio de almacenamiento y la clave de acceso al mismo, siempre que estos hayan sido utilizados para el cifrado de mensajes de correo electrónico y/o documentos presentados en forma de mensajes de datos, lo anterior con el fin de garantizar la accesibilidad de los mensajes de datos cifrados para su posterior consulta.
<Inciso modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> El envío de la información que deben presentar a esta Superintendencia los vigilados a quienes se dirige la Circular Unica, es responsabilidad de los representantes legales de las Entidades.
De igual manera, los contadores y revisores fiscales serán responsables en el evento que se suministren datos contrarios a la realidad y/u ordenen, toleren, hagan o encubran falsedad en la información remitida a esta Superintendencia en los términos que señalan los artículos 10 de la Ley 43 de 1990, 207 y siguientes del Código de Comercio y 43 de la Ley 222 de 1995.
PAUTAS PUBLICITARIAS.
La Superintendencia Nacional de Salud, actuando como cabeza del Sistema de Inspección, Vigilancia y Control del Sistema General de Seguridad Social en Salud, en ejercicio de sus funciones de Inspección, Vigilancia y Control, previstas en las Leyes 100 de 1993 y 1122 de 2007, instruye a las entidades sujetas a su vigilancia, respecto al deber de dejar constancia en la difusión de su publicidad en general de la expresión “VIGILADO SUPERSALUD”.
Para tales efectos, entiéndase por publicidad en general, toda difusión de mensajes publicitarios, avisos comerciales, afiches, plegables, logotipos, todos ellos con fines de publicidad, de información, de capacitación o similares, que sean puestos en conocimiento público a través de cualquier medio masivo de comunicación, ya sea prensa, radio o televisión, entre otros.
<Inciso modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> Cuando los anuncios sean emitidos por radio o televisión, el mensaje de la entidad vigilada deberá estar seguida de la expresión: “Vigilado Supersalud”.
2. REGLAS PARA UTILIZAR LA EXPRESIÓN “VIGILADO SUPERSALUD” EN LA PUBLICIDAD IMPRESA.
<Inciso modificado por la Circular 52 de 2008. El nuevo texto es el siguiente:> En la difusión de programas publicitarios, se deberá anotar la circunstancia de hallarse la entidad, programa o dependencia “VIGILADO Supersalud”.
2.1. Tipografía
<Inciso modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> Se debe utilizar la fuente tipográfica Century Gothic en un tamaño que le permita al receptor del mensaje publicitario identificarlo de manera clara, legible y visible, y que evite el empastelamiento de las palabras.
<Inciso eliminado por la Circular 52 de 2008>
2.2. Construcción del “VIGILADO Supersalud”
La palabra VIGILADO se debe resaltar dentro del texto en una proporción mayor a la del nombre de la Supersalud y en mayúsculas, de la siguiente manera:
<Referencia a la linea de atenciaón eliminada por la Circular 52 de 2008. El nuevo texto es el siguiente:>

2.3. Medios publicitarios en los que se debe utilizar el “VIGILADO SUPERSALUD.”
Se debe utilizar en todos los medios impresos que la entidad vigilada utilice como canal de comunicación para divulgar un mensaje publicitario relacionado con un servicio o producto, entre los cuales se pueden mencionar los siguientes: Periódicos, revistas, afiches, pancartas, volantes, pendones, catálogos, folletos, plegables, talonarios de pago, recetarios etc., o en los medios audiovisuales en mensajes de radio y televisión.
Cuando el mensaje sea radial o televisivo el mismo debe ser pausado, claro y comprensible por el oyente o televidente.
3.1. Horizontal
Cuando se trate de mensajes publicitarios presentados en formato horizontal, el “VIGILADO Supersalud” debe publicarse en el margen izquierdo, abajo y en sentido horizontal a la derecha.
<Referencia a la linea de atenciaón eliminada por la Circular 52 de 2008. El nuevo texto es el siguiente:>

3.2. Vertical
En la publicidad de formato vertical el “VIGILADO Supersalud”, debe publicarse en el margen izquierdo y en sentido vertical ascendente.
<Referencia a la linea de atenciaón eliminada por la Circular 52 de 2008. El nuevo texto es el siguiente:>

Importante: Dentro de las márgenes anteriormente descritas no debe existir ningún tipo de leyenda, nombre, marca o eslogan que tenga relación con una entidad no vigilada por este organismo de control, tal como se describe en los siguientes ejemplos:
<Referencia a la linea de atenciaón eliminada por la Circular 52 de 2008. El nuevo texto es el siguiente:>


Cuando se trate de publicidad compartida con entidades no vigiladas por la Superintendencia Nacional de Salud, el nombre, logosímbolo o sigla de la vigilada se debe ubicar en la parte inferior izquierda acompañado de la denominación genérica de la entidad; el nombre o sigla de la entidad no vigilada, en el lado contrario, guardando siempre el tamaño, proporción e igualdad con el de la entidad vigilada, tal como se señala a continuación:
<Referencia a la linea de atenciaón eliminada por la Circular 52 de 2008. El nuevo texto es el siguiente:>

5. INFORMACIÓN. <Numeral suprimido por la Circular 9 de 2013>
REVISORES FISCALES.
<Numeral modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
La Ley 100 de 1993, en sus artículos 228 y 232, adoptó como trámite obligatorio la posesión de revisores fiscales de Entidades Promotoras de Salud y de Instituciones Prestadoras de Servicios de Salud ante la Superintendencia Nacional de Salud.
El numeral 21 del artículo 9o del Decreto 1018 de 2007, otorga a la Superintendencia Delegada para la Generación y Gestión de los Recursos Económicos para el Sector Salud la función de dar posesión a los revisores fiscales, la cual se entiende surtida con la respectiva autorización de posesión en los términos del artículo 28 del Decreto 2150 de 1995.
En desarrollo de los principios de economía, celeridad, publicidad, moralidad y eficacia propios de la administración pública, en la presente Circular se determinan los requisitos para surtir el trámite legal anteriormente relacionado. Para tal fin, se ponen a disposición gratuita los anexos requeridos con miras a optimizar y agilizar la actuación administrativa.
El presente capítulo aplica a todas las personas jurídicas que tienen la obligación de tener Revisor Fiscal posesionado ante la Superintendencia Nacional de Salud.
El incumplimiento de la obligación de tener Revisor Fiscal debidamente posesionado ante esta Superintendencia, dará lugar a la imposición de sanciones previstas en la ley, las cuales se aplicarán tanto a los representantes legales como a los miembros de juntas directivas, consejos de administración, miembros de órganos sociales de la persona jurídica y contadores que ejerzan o pretendan ejercer como revisores fiscales.
<Numeral modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> Sin perjuicio de la obligatoriedad de contar con Revisor Fiscal de conformidad con los parámetros enunciados en el artículo 203 del Código de Comercio, el parágrafo 2o del artículo 13 de la Ley 43 de 1990, el artículo 38 de la Ley 79 de 1988, el Decreto 1529 de 1990 y demás normas sobre el particular, tienen obligación de contar con la autorización de posesión de Revisor Fiscal proferida por la Superintendencia Nacional de Salud, únicamente las personas jurídicas relacionadas a continuación:
2.1. Las Entidades Promotoras de Salud, cualquiera sea su naturaleza jurídica, y cualquiera sea el régimen que administren.
2.2. Las Empresas Sociales del Estado o Instituciones de Servicios de Salud de naturaleza pública cuyo presupuesto anual sea igual o superior a diez mil (10.000) salarios mínimos legales mensuales vigentes.
2.3. Las personas jurídicas Instituciones Prestadoras de Servicios de Salud privadas obligadas a tener Revisor Fiscal de conformidad con la normatividad vigente; sociedades por acciones (artículo 203 Código de Comercio); Sucursales de compañías extranjeras (artículo 203 Código de Comercio); Sociedades en las que, por ley o por estatutos, la administración no corresponda a todos los socios, cuando así lo disponga cualquier número de socios excluidos de la administración, que representen no menos del 20% del capital (artículo 203 Código de Comercio); Sociedades comerciales cuyos activos brutos al 31 de diciembre del año inmediatamente anterior, sean o excedan al equivalente de 5.000 salarios mínimos y/o cuyos ingresos brutos durante el año inmediatamente anterior sean o excedan el equivalente a 3.000 salarios mínimos legales mensuales vigentes (parágrafo 2o, artículo 13, Ley 43 de 1990); Organizaciones solidarias (artículo 38, Ley 79 de 1998); Fundaciones o instituciones de utilidad común (Decreto 1529 de 1990) y cuyo objeto principal sea la prestación de servicios de salud.
3. REQUISITOS DE QUIEN PRETENDA SER ELEGIDO REVISOR FISCAL PRINCIPAL Y/O SUPLENTE.
La Superintendencia Nacional de Salud entenderá que al enviarse la documentación de elección del revisor fiscal principal y/o suplente, supone que la persona natural o jurídica elegida, cumple con todos los requisitos legales para su designación, constatados por el máximo órgano de dirección, sin embargo se debe contar como mínimo con:
3.1. Tener la condición de contador público, la cual se reconoce con el título universitario y con tarjeta profesional.
3.2. No tener sanciones que afecten el ejercicio de la profesión, lo que se acreditará con los antecedentes disciplinarios emitidos por la Junta Central de Contadores.
3.3. No podrá ser elegido como revisor fiscal quien esté incurso en inhabilidad, incompatibilidad o conflicto de intereses para el ejercicio del cargo. Tampoco podrá ser elegido como revisor fiscal, la persona natural que ejerza la revisoría fiscal en más de cinco (5) sociedades por acciones.
3.4. <Numeral modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> Cuando se pretenda la elección de una persona jurídica como Revisor Fiscal principal o suplente, la persona debe estar debidamente constituida, tener su respectivo registro ante la Junta Central de Contadores y no tener sanciones que afecten el ejercicio de la Contaduría. La persona jurídica designada debe actuar a través de personas naturales, quienes también deben ser contadores, no tener sanciones que afecten el ejercicio de la profesión y no ejercer la Revisoría Fiscal (directamente o en representación de firmas de Revisoría Fiscal) en más de cinco (5) sociedades por acciones. Tanto la persona jurídica como los contadores designados por esta, deben aportar copia del registro o tarjeta profesional y el certificado vigente de antecedentes disciplinarios.
La persona jurídica elegida como Revisor Fiscal y los Contadores Públicos designados para actuar en su representación, desempeñan el cargo como un todo indivisible e indisoluble. Una persona jurídica no podrá ser designada como Revisor Fiscal ni ejercer el cargo cuando esta o los contadores designados para el ejercicio de la Revisoría Fiscal, estén incursos en inhabilidad, incompatibilidad o conflicto de intereses.
4. RESPONSABILIDADES RELACIONADAS CON LA ELECCIÓN O REELECCIÓN DEL REVISOR FISCAL PRINCIPAL Y/O SUPLENTE. <Numeral modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
4.1. De la persona jurídica vigilada obligada a tener Revisor Fiscal posesionado ante la Superintendencia Nacional de Salud: Dar cumplimiento de las obligaciones recogidas en la presente circular.
4.2. De los miembros de la Asamblea General de Accionistas, Junta de Socios, Asamblea General de Asociados o máximo órgano de dirección de cualquiera de las personas jurídicas vigiladas relacionadas en la presente circular: La elección o reelección del Revisor Fiscal principal y/o suplente, siguiendo rigurosamente las facultades establecidas por los estatutos y las leyes que rigen la naturaleza jurídica de la correspondiente persona jurídica. La decisión de elección o reelección del Revisor Fiscal principal y/o suplente, debe constar en un acta debidamente firmada.
También es responsabilidad del máximo órgano de dirección de las entidades vigiladas cerciorarse acerca del carácter, la idoneidad y experiencia de los contadores designados para cumplir las funciones de revisores fiscales. Esta función no podrá delegarse por cuanto se trata de una función de carácter legal asignada expresamente por la ley al máximo órgano social.
Se recomienda que la elección o reelección del Revisor Fiscal principal y suplente, queden registradas en una misma acta y que su designación corresponda a un mismo período a efectos de garantizar la permanencia del órgano de fiscalización, previendo faltas temporales o definitivas de quien ha sido elegido como Revisor Fiscal principal.
4.3. Del representante legal de la persona jurídica vigilada: Presentar a la Superintendencia Nacional de Salud la solicitud de autorización de posesión del Revisor Fiscal o informar sobre su reelección adjuntando los archivos señalados en los numerales 5, 6 y 7, descritos en este capítulo, según sea el caso, así como comunicar sobre la renuncia, destitución, vencimiento del período o cualquier otra circunstancia que ponga fin al ejercicio del cargo como Revisor Fiscal.
4.4. Del Revisor Fiscal principal y suplente: Ejercer el cargo, incluyendo en sus funciones la revisión permanente del período de su cargo y la vigilancia al cumplimiento de los trámites de la elección o reelección y comunicar sobre la renuncia, destitución, vencimiento del período o cualquier otra circunstancia que ponga fin al ejercicio del cargo como Revisor Fiscal.
4.5. Del Revisor Fiscal suplente: Asumir, ante la ausencia temporal o definitiva del Revisor Fiscal principal, siempre y cuando se encuentre debidamente elegido y posesionado ante la Superintendencia Nacional de Salud. En los eventos en que no exista Revisor Fiscal suplente y, por vencimiento del período o por cualquier otra causa, cesen las funciones del Revisor Fiscal principal, o en los eventos en que existiendo Revisor Fiscal principal y suplente, finalice el período estatutario de la Revisoría Fiscal o cesen las funciones de los dos por cualquier otra causa, los estatutos de la persona jurídica deben prever el término en que debe hacerse la correspondiente elección o reelección, término que, siguiendo los pronunciamientos de la Corte Constitucional no podrá ser superior a treinta (30) días, contados a partir del vencimiento del período de la Revisoría Fiscal o de la ocurrencia de la circunstancia que ponga fin al ejercicio del cargo de Revisor Fiscal principal y/o suplente.
4.6. De la Superintendencia Nacional de Salud: Autorizar la posesión del Revisor Fiscal, previa evaluación del cumplimiento de todos los requisitos exigidos en la presente Circular.
<Numeral 5. adicionado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
5.1. Archivo 401: Solicitud de autorización de posesión de Revisor Fiscal principal y/o suplente ante la Superintendencia Nacional de Salud. Copia escaneada del formato de solicitud de autorización de posesión del Revisor Fiscal, firmado por el representante legal de la entidad vigilada, según formato adjunto en la presente Circular.
5.2. Archivo 402: Extracto del acta y aclaración del acta. Copia escaneada del Extracto del Acta del máximo órgano de decisión de la entidad y copia escaneada de las aclaraciones al Acta (si hay lugar a ellas), según formatos adjuntos en la presente Circular.
En el Extracto del Acta deben observarse claramente las firmas de quienes actuaron como Presidente y Secretario de la reunión celebrada en Asamblea, Junta Directiva, Junta de Socios u órgano competente y contener como mínimo número de acta, fecha de celebración de la reunión, nombre completo de las personas jurídicas (con NIT), designadas como revisores fiscales principal y suplente y el período para el cual fueron nombradas, indicando la fecha exacta hasta la que ejercerán el cargo, la cual deberá estar vigente.
En caso de que se requiera efectuar aclaración al Acta, por no contener la información señalada en el párrafo anterior, se debe diligenciar el formato de Aclaración al Acta, anexo en la presente Circular, en el cual deben observarse claramente las firmas de quienes actuaron como Presidente y Secretario de la reunión celebrada en Asamblea, Junta Directiva, Junta de Socios u órgano competente.
Es preciso anotar que el nombramiento del Revisor Fiscal debe llevarse a cabo con el voto de la mayoría absoluta de la Asamblea General de Accionistas, Junta de Socios o máximo órgano social de la entidad, conforme a las normas legales vigentes.
5.3. Archivo 403: Antecedentes disciplinarios personas naturales. Copia o copias escaneadas de los certificados de antecedentes disciplinarios (vigentes) de las personas naturales que actuarán como representantes de la persona jurídica designada para ejercer como Revisor Fiscal, expedidos por la Junta Central de Contadores.
5.4. Archivo 404: Hoja de vida del Contador Público designado como Revisor Fiscal. Copia o copias escaneadas de las hojas de vida de las personas naturales que actuarán como representantes de la persona jurídica designada para ejercer como Revisor Fiscal principal o suplente, totalmente diligenciadas y debidamente firmadas, según formato adjunto en la presente circular.
5.5. Archivo 405: Cédula de ciudadanía del Contador Público designado como Revisor Fiscal. Copia o copias escaneadas de las cédulas de ciudadanía de las personas naturales que actuarán como representantes de la persona jurídica designada para ejercer como Revisor Fiscal principal o suplente.
5.6. Archivo 406: Tarjeta profesional del Contador Público designado como Revisor Fiscal. Copia o copias escaneadas de las tarjetas profesionales de las personas naturales que actuarán como representantes de la persona jurídica designada para ejercer como Revisor Fiscal principal o suplente.
5.7. Archivo 407: Tarjeta de registro de la persona jurídica designada como Revisor Fiscal. Copia de la tarjeta de registro, expedida por la Junta Central de Contadores, de la persona jurídica (firma de contadores) designadas como revisores fiscales.
5.8. Archivo 408: Certificado de Antecedentes Disciplinarios de la persona jurídica designada como Revisor Fiscal. Copia escaneada del Certificado de Antecedentes Disciplinarios (vigente), expedido por la Junta Central de Contadores, de la persona jurídica que actuará como Revisor Fiscal.
5.9. Archivo 409: Certificado de existencia y representación legal de la persona jurídica designada como Revisor Fiscal. Copia escaneada del certificado de existencia y representación legal de la persona jurídica designada como Revisor Fiscal. Dicho documento no debe tener más de treinta (30) días de expedido a la fecha de envío a través de la página web de esta Superintendencia.
5.10. Archivo 410: Carta suscrita por la persona jurídica designada como Revisor Fiscal, indicando el nombre de los contadores públicos que actuarán en su representación. Copia escaneada del documento suscrito por el representante legal de la persona jurídica designada como Revisor Fiscal en donde se indiquen las personas naturales que actuarán en su representación, según formato adjunto en la presente Circular.
5.11. Archivo 411: Formulario de Inscripción en el Registro Especial de Prestadores de Servicios de Salud. Copia escaneada del formulario de inscripción en el Registro Especial de Prestadores de Servicios de Salud ante las Entidades Departamentales y Distritales de Salud correspondientes. Este archivo aplica únicamente para IPS públicas y privadas.
Las entidades Cooperativas y Asociaciones Mutuales deben tener vigente el acto administrativo, emitido por la Oficina Jurídica de esta Superintendencia, relacionado con el control de legalidad y registro de constitución. Para el efecto, esta Superintendencia revisará en sus registros el cumplimiento de este requisito.
Las Entidades Promotoras de Salud deben estar habilitadas ante la Superintendencia Nacional de Salud. Para el efecto, esta Superintendencia revisará en sus registros el cumplimiento de este requisito.
5.12 Archivo 412: Declaración de cumplimiento de requisitos para presentar solicitud de autorización de posesión de Revisor Fiscal. Declaración de cumplimiento de requisitos para solicitud de autorización, firmado por el representante legal de la entidad vigilada, según formato adjunto en la presente Circular.
6. ARCHIVOS REQUERIDOS PARA LA AUTORIZACIÓN DE POSESIÓN DE REVISOR FISCAL CUANDO LA DESIGNACIÓN CORRESPONDA A UNA PERSONA NATURAL. <Numeral 6. adicionado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
6.1. Archivo 401: Solicitud de autorización de posesión de Revisor Fiscal principal y/o suplente ante la Superintendencia Nacional de Salud. Copia escaneada del formato de solicitud de autorización de posesión de Revisor Fiscal, firmado por el representante legal de la entidad vigilada, según formato adjunto en la presente Circular.
6.2. Archivo 402: Extracto del acta y aclaración del acta. Copia escaneada del Extracto del Acta del máximo órgano de decisión de la entidad y copia escaneada de las aclaraciones al Acta (si hay lugar a ello), según formatos adjuntos en la presente Circular.
En el extracto del Acta deben observarse claramente las firmas de quienes actuaron como Presidente y Secretario de la reunión celebrada en Asamblea, Junta Directiva, Junta de Socios u órgano competente y contener como mínimo número de acta, fecha de celebración de la reunión, nombre completo de las personas naturales (con cédula de ciudadanía) designadas como revisores fiscales principal y suplente y el período para el cual fueron nombradas, indicando la fecha exacta hasta la que ejercerán el cargo, la cual deberá estar vigente.
En caso de que se requiera efectuar aclaración al Acta por no contener la información señalada en el párrafo anterior se debe diligenciar el formato de Aclaración al Acta, anexo en la presente Circular, en la cual deben observarse claramente las firmas de quienes actuaron como Presidente y Secretario de la reunión celebrada en Asamblea, Junta Directiva, Junta de Socios u órgano competente.
Es preciso anotar que el nombramiento del Revisor Fiscal debe llevarse a cabo con el voto de la mayoría absoluta de la Asamblea General de Accionistas, Junta de Socios o máximo órgano social de la entidad, conforme a las normas legales vigentes.
6.3. Archivo 403: Antecedentes disciplinarios personas naturales. Copia o copias escaneadas de los certificados de antecedentes disciplinarios (vigentes) de las personas naturales que actuarán como revisores fiscales expedidos por la Junta Central de Contadores.
6.4. Archivo 404: Hoja de vida del Contador Público designado como Revisor Fiscal. Copia o copias escaneadas de las hojas de vida de las personas naturales que actuarán como Revisores Fiscales principal y suplente, totalmente diligenciadas y debidamente firmadas, según formato adjunto en la presente circular.
6.5. Archivo 405: Cédula de ciudadanía del Contador Público designado como Revisor Fiscal. Copia o copias escaneadas de las cédulas de ciudadanía de las personas naturales que actuaran como revisores fiscales principal y suplente.
6.6. Archivo 406: Tarjeta profesional del Contador Público designado como Revisor Fiscal. Copia o copias escaneadas de las tarjetas profesionales de las personas naturales que actuarán como revisores fiscales principal y suplente.
6.7. Archivo 411: Formulario de Inscripción en el Registro Especial de Prestadores de Servicios de Salud. Copia escaneada del formulario de inscripción en el Registro Especial de Prestadores de Servicios de Salud ante las Entidades Departamentales y Distritales de Salud correspondientes. Este archivo aplica únicamente para IPS públicas y privadas.
Las entidades Cooperativas y Asociaciones Mutuales deben tener vigente el acto administrativo, emitido por la Oficina Jurídica de esta Superintendencia, relacionado con el control de legalidad y registro de constitución. Para el efecto, esta Superintendencia revisará en sus registros el cumplimiento de este requisito.
Las Entidades Promotoras de Salud deben estar habilitadas ante la Superintendencia Nacional de Salud. Para el efecto, esta Superintendencia revisará en sus registros el cumplimiento de este requisito.
6.8. Archivo 412 Declaración de cumplimiento de requisitos para presentar solicitud de autorización de posesión de Revisor Fiscal. Declaración de cumplimiento de requisitos para solicitud de autorización, firmado por el representante legal de la entidad vigilada, según formato adjunto en la presente Circular.
7. INFORMACIÓN SOBRE REELECCIÓN. <Numeral 7. adicionado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
7.1 Archivo 413: Información sobre reelección de Revisor Fiscal. Copia escaneada del formato de información sobre la reelección de Revisor Fiscal, firmado por el representante legal de la entidad vigilada, según formato adjunto en la presente Circular.
No es necesaria la posesión de Revisor Fiscal principal y suplente reelegidos. No se entiende por reelección la designación del Revisor Fiscal principal como suplente y del suplente como principal.
8. ESTUDIO DE LA DOCUMENTACIÓN. <Numeral modificado y reenumerado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
Una vez validada la solicitud de autorización de posesión de los revisores fiscales a través de la página web www.supersalud.gov.co, se procederá a verificar el cumplimiento de los requisitos para dar curso a la autorización de posesión.
Si faltaren archivos o existieren fallas en el cumplimiento de las instrucciones para la remisión de los mismos, el sistema (en el proceso de validación) devolverá automáticamente la información allegada y señalará las inconsistencias presentadas.
Lo anterior, sin perjuicio de que, una vez cumpla con el lleno de los requisitos exigidos en la presente circular, la entidad vigilada pueda, a través de su representante legal, presentar nuevamente la solicitud ante esta Superintendencia.
9. ANEXOS PARA LOS TRÁMITES DE AUTORIZACIÓN DE POSESIÓN O REELECCIÓN DE REVISORES FISCALES PRINCIPAL Y/O SUPLENTE. <Numeral modificado y reenumerado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
Con el fin de agilizar y optimizar el proceso de autorización de posesión o remisión del Archivo 413 sobre reelección, esta Superintendencia ha diseñado los formatos que deben ser diligenciados por parte de la entidad solicitante, los cuales se encuentran disponibles en nuestra página web www.supersalud.gov.co.
Los archivos anteriores, según sea el caso, deben ser remitidos a través de la página web www.supersalud.gov.co. Dentro de los treinta (30) días siguientes a la fecha de realización de la reunión de los miembros de la Asamblea General de Accionistas, Junta de Socios, asamblea general de asociados o máximo órgano de dirección de cualquiera de las personas jurídicas vigiladas relacionadas en la presente circular, so pena a que esta Superintendencia inicie las investigaciones respectivas.
CÓDIGOS DE ÉTICA Y DE BUEN GOBIERNO.
<Título derogado, "en lo que respecta a las Entidades Promotoras de Salud, las Empresas de Medicina Prepagada y las entidades que suministren Servicios de Ambulancia Prepagada, quedando vigente para los demás tipos de entidades" por la Circular 7 de 2017 -
Título derogado por la Circular 3 de 2018, "en lo que respecta a las Instituciones Prestadoras de Servicios de Salud de los grupos C1 y C2 de acuerdo a la Circular Externa 18 de 2015">
En uso de las facultades legales conferidas a la Superintendencia Nacional de Salud en los numerales 10, 12, 23 y 42 del artículo 6o del Decreto 1018 de 2007 se considera de especial importancia impartir instrucciones que orienten la gestión de las instituciones aseguradoras y prestadoras del Sistema General de Seguridad Social en Salud.
Es de particular jerarquía, a juicio de esta Superintendencia, que se ejecuten los procesos de elaboración de los Códigos de Etica (conducta) y de Buen Gobierno que han de asumir las entidades que ejercen funciones de aseguramiento, tanto en el régimen contributivo como subsidiado, y prestación de servicios de salud en el Sistema de Seguridad Social en Salud de Colombia, tal como se precisa en el literal h) del artículo 40 de la Ley 1122 de 2007.
Dicha obligación encuentra sustento jurídico además en lo prescrito por el literal d) del artículo referido, en cuanto a la obligatoriedad de esta Superintendencia de generar mecanismos de autorregulación y solución de conflictos en el Sistema.
Los Códigos de Etica y de Buen Gobierno son normas autoimpuestas que más allá del acatamiento de las de carácter jurídico, se establecen por los directos responsables del servicio como mecanismos autorregulatorios de alcance ético y que sirven para orientar el desarrollo de cada organización, su relacionamiento con los demás actores del sistema y, en particular, con los usuarios del servicio de la salud, mediante la definición de los valores, los principios y el marco normativo ético que debe determinar el comportamiento de la organización y sus miembros, su forma de organización y operación y las relaciones de gobierno aplicables.
Por tal razón, en el presente capítulo se establecen los elementos mínimos que han de observar las Entidades Aseguradoras y las Instituciones Prestadoras de Servicios de Salud del Sistema de Seguridad Social en Salud en la elaboración de los códigos precitados, con el fin de asegurar la adecuada administración de sus asuntos y el conocimiento público de su gestión e inherentemente validar su objeto misional en el sistema.
Los conceptos e instrucciones que se señalan en el numeral 1 servirán de base para que la respectiva entidad, ejecute e implemente los mecanismos necesarios para alcanzar los objetivos propuestos para los Códigos de Etica (conducta) y de Buen Gobierno.
A continuación se precisan algunos conceptos de importancia en relación con los Códigos de Etica (conducta) y de Buen Gobierno.
1.1. Código de Buen Gobierno: También denominado Código de Gobierno Corporativo, se define como el documento que compila los compromisos éticos de la alta Dirección respecto a la gestión, íntegra, eficiente y transparente en su labor de dirección y/o gobierno, que a manera de disposiciones voluntarias de autorregulación, son promulgadas ante los diversos públicos y grupos de interés, con el fin de generar confianza en los clientes externos como internos.
1.2. Código de Etica: También denominado Código de Conducta. Es el documento que compendia las disposiciones referentes para gestionar la ética en el día a día de la entidad. Está conformado por los principios, valores y directrices que en coherencia con el Código del Buen Gobierno, todo empleado de la entidad debe observar en el ejercicio de sus funciones.
1.3. Etica Pública: Son las pautas que orientan la gestión de aquellas personas que desempeñan una función pública. Se refiere a la disposición interna de quienes dispensan servicios públicos para cumplir cabalmente con los postulados y mandatos de la Constitución y la Ley acerca de cómo debe ejercitarse dicha función en términos de eficiencia, integridad, transparencia y orientación hacia el bien común.
1.4. Políticas: Directrices u orientaciones por las cuales la alta dirección define el marco de actuación con el cual se orientará la gestión de servicio, para el cumplimiento de los fines constitucionales y misionales de la Entidad, de manera que se garantice la coherencia entre sus prácticas y propósitos.
1.5. Principio: Causa fundamental o verdad universal; lo inherente a cualquier cosa. La explicación última del ser de algo. La fuente primaria de todo ser, de toda la actualidad y de todo conocimiento.
1.6. Principios Eticos: Creencias básicas sobre la forma correcta de relacionarnos interna y externamente, desde las cuales se erige el sistema de valores éticos al cual el servidor o el grupo de trabajo se adscriben.
1.7. Valores: Formas de ser y actuar de las personas que son altamente deseables como atributos o cualidades nuestras y de los demás, por cuanto posibilitan la construcción de una convivencia gratificante en el marco de la dignidad humana.
1.8. Sistema Obligatorio de Garantía de Calidad: Es el conjunto de instituciones, normas, requisitos, mecanismos y procesos deliberados y sistemáticos que desarrolla el sector salud para generar, mantener y mejorar la calidad de los servicios de salud en el país establecido por el Decreto 1011 de 2006.
1.9. Modelo Estándar de Control Interno – MECI 1000:2005 Modelo adoptado por el Gobierno Nacional para las entidades del Estado mediante el Decreto número 1599 de 2005, modificado en su artículo 4o por el Decreto 2621 de 2006, el cual proporciona una estructura para el control a la estrategia, gestión y evaluación del desempeño institucional, con el propósito de mejorarlo mediante el fortalecimiento del control y de los procesos de evaluación.
1.10. Riesgos: Posibilidad de ocurrencia de eventos, tanto internos como externos, que pueden afectar o impedir el logro de los objetivos de la Entidad, entorpeciendo el desarrollo normal de sus funciones o generando oportunidades para su cumplimiento.
2. CARACTERÍSTICAS DE LOS CÓDIGOS.
Tales normas autoimpuestas al interior del Sistema de Seguridad Social en Salud se caracterizan por:
Ser propias de cada organización, adoptadas a la medida y según las necesidades de cada entidad, bien se trate de instituciones de aseguramiento o de prestación de servicios, por lo que su implementación habrá de considerar en cada caso las particularidades de tamaño, orientación misional y condiciones estructurales, sin perjuicio de tener por referencia común la normativa jurídica aplicable y el contexto del servicio público de salud. La autonomía de tales disposiciones hace que las mismas sean aprobadas por cada organización y que no se apliquen en forma universal o estándar, no obstante partan de postulados o hipótesis de trabajo comunes.
Ser construidas en forma deliberativa, en cuanto a que la autorregulación se expresa como mandato autoimpuesto por los actores que tienen a su cargo el servicio de salud; ello implica que la adopción del Código de Conducta deba emplear mecanismos que permitan la deliberación, la consulta y la participación a los integrantes de las organizaciones y a sus relacionados, de suerte que se abran espacios de análisis, debate y definición compartida de objetivos y propósitos. En la generación de los Códigos de Buen Gobierno la deliberación sobre su contenido se reserva al equipo de dirección de las organizaciones. Un Código de Etica (conducta) no es una normativa cerrada, adoptada por unos pocos e impuesta a los demás, pues perdería su carácter vinculante en cuanto a logro autoconstruido y autoaceptado.
Ser normas para la acción, en cuanto a que la adopción e implementación de sistemas de gestión ética en las organizaciones del Sistema de Seguridad Social en Salud implican que las mismas se asimilen cotidianamente en la gestión del servicio a cargo de cada organización y sus integrantes, así como que las preceptivas toquen los aspectos materiales que generan conflictos, no limitándose a ser descripciones de valores, sino que en realidad sirvan para evidenciar y establecer pautas de resolución de las diferencias y desencuentros diarios, entre los funcionarios, entre las organizaciones y los niveles de dirección, y entre las organizaciones y los usuarios/afiliados al sistema.
Ser pautas de comportamiento de alcance ético, autodefinidas y autoaceptadas, cuyo fin se concreta en asegurar la mejor y más eficiente prestación del servicio de salud, teniendo por referente el fin del Sistema de Seguridad Social en Salud y los derroteros trazados por la Ley 1122 de 2007. Las instituciones aseguradoras y prestadoras de salud deberán contar con marcos éticos de regulación para sus integrantes y que definan los parámetros de su actuación, más allá de los contenidos de orden legal, respetándolos, como compromisos de gestión y mejora en el servicio.
Ser herramientas para la mejora continua y el aseguramiento de la calidad al interior de las instituciones aseguradoras y prestadoras, por lo que sus contenidos y aplicación estarán acordes con la estructuración y adecuación de los sistemas de calidad organizacionales, de los esquemas de fortalecimiento del talento humano y de atención al usuario/afiliado del sistema de salud.
3. PAUTAS METODOLÓGICAS DE CARÁCTER OBLIGATORIO.
La adopción de los Códigos de Etica y de Buen Gobierno por parte de las Entidades Promotoras de Salud y Prestadoras de Servicios de Salud deberán consultar como mínimo las siguientes condiciones:
3.1. Generar un proceso documentado, en el que se contengan los antecedentes, estudios internos, análisis resultantes del sistema de quejas y reclamos y demás insumos normativos y de referencias que permitan estructurar los códigos de la mejor manera.
3.2. Diseñar y ejecutar jornadas de sensibilización y construcción participativa del código de conducta, las cuales se realizarán en los horarios y en el número que razonablemente convenga según el tipo y el tamaño de organización; los equipos directivos considerarán la materia al menos en una sesión formal de los órganos máximos de dirección institucional y realizarán las jornadas que consideren necesarias para la adopción del Código de Buen Gobierno.
3.3. Aplicar un esquema de validación del clima ético al interior de cada organización y emplear sus resultados como insumo para la toma de decisiones.
3.4. Actualizar tales validaciones con una periodicidad no superior a dos (2) años.
3.5. Divulgar adecuadamente los códigos que se aprueben por las instancias de dirección institucional.
3.6. Definir una instancia responsable del seguimiento al sistema de gestión ética, sin perjuicio de la responsabilidad que en todo caso recae sobre el representante legal de la organización.
3.7. Estructurar esquemas de autocomposición de conflictos en razón de la aplicación de las normas de conducta y generar esquemas ágiles y confidenciales para la resolución de conflictos, con autonomía respecto a instancias de diferente naturaleza, tales como las de índole laboral.
3.8. Realizar talleres de socialización con los trabajadores de la organización y con las asociaciones de usuarios en cuanto a los alcances de las normas adoptadas y de sus actualizaciones.
3.9. Informar periódicamente a la Superintendencia Nacional de Salud sobre los resultados del sistema de gestión ética aplicable a cada organización; estos informes deberán rendirse por lo menos cada dos (2) años, contados a partir del primero presentado en el mes de noviembre de 2007.
4. DEL CONTENIDO EN GENERAL DE LOS CÓDIGOS.
La razón misional, de todos y cada uno de los actores del Sistema de Seguridad Social en Salud, es la justificación para la existencia de los Códigos de Etica y de Buen Gobierno. Esa misión tiene efectos en la comunidad que se ven reflejados en un aumento de la confianza y la legitimidad de las instituciones y del Estado, en el fortalecimiento de los procesos de participación ciudadana y en el fortalecimiento empresarial de los actores.
El valor público que se genera en la formulación, ejecución, control y mejoramiento de los códigos conlleva a que los diferentes actores del sistema se posicionen social y políticamente, a que se fortalezca su cultura organizacional y a que se genere un estilo de dirección particular.
Los actores del Sistema de Seguridad Social en Salud deberán incluir, entre otros aspectos, en los referidos Códigos información que permita:
4.1. Identificar la organización, su misión, visión, valores y principios.
4.2. Contener normas de autorregulación.
4.3. Establecer procedimientos de solución de conflictos y seguimiento a las normas autoimpuestas.
4.4. Definir estándares de seguimiento y medición.
Cada organización definirá la forma de presentación y articulación de los Códigos, instrumentos que pueden integrarse en un sólo documento, siempre y cuando conserven las características esenciales de cada uno o que pueden ser presentados en forma separada, en todo caso, conservando la debida conexión.
Los Códigos de Etica (conducta) deberán estar dispuestos permanentemente para la consulta del público, en particular para los integrantes de la entidad, sus usuarios y relacionados.
Por su parte, los Códigos de Buen Gobierno estarán a disposición de los inversionistas o propietarios, así como de las autoridades de control y de los usuarios, en tanto sean requeridos razonablemente por estos.
Los Códigos deberán adaptarse a los cambios del entorno empresarial y se adoptarán por mandato de la Ley 1122 de 2007, sin perjuicio de la gestión del Sistema Obligatorio de Garantía de Calidad, de la aplicación de la NTCGP 1000:2004 y del Modelo Estándar de Control Interno MECI 1000:2005, cuando estos últimos sean una obligación de ley para el vigilado.
5. ESTRUCTURACIÓN DEL CÓDIGO DE ETICA (CONDUCTA).
El documento versará en todo caso sobre los siguientes órdenes temáticos:
5.1. Las generalidades de la empresa.
5.2. La plataforma estratégica de la empresa
5.3. Los principios éticos
5.4. Los valores institucionales
5.5. Las políticas a observar para la gestión ética, a nivel de la interacción con los diferentes grupos de interés, entre la empresa y respecto a los usuarios, entre los funcionarios de la organización, en relación con el manejo de la información y el uso de los bienes, así como en lo que se refiere a la interacción con actores externos, la sociedad, el Estado, la competencia y el medio ambiente
5.6. Principios de responsabilidad social empresarial
5.7. Los mecanismos para la difusión y socialización permanente del código
5.8. El establecimiento de los procesos e instancias que permitan, a través de indicadores, el control sobre el sistema de gestión ética institucional.
6. ESTRUCTURACIÓN DEL CÓDIGO DE BUEN GOBIERNO.
Dados los lineamientos anteriores, los Códigos de Buen Gobierno deben incluir entre otros, los siguientes capítulos:
6.1. Generalidades de la empresa.
6.2. La plataforma estratégica de liderazgo de la entidad.
6.3. Las políticas que orientan la inclusión en el diseño organizacional del Código Buen Gobierno, la asignación de funciones y competencias de los funcionarios en todos los niveles organizacionales, la interacción del proceso con los agentes de control tanto interno como externo, la delegación de funciones, el potencial humano asignado, la disponibilidad del recurso humano para el cumplimiento de los principios del buen gobierno y la gestión ética.
6.4. Las políticas que orientan la gestión de la empresa con sus clientes externos en materia de intereses sectoriales, en la contratación de servicios, en la administración del talento humano, en los procesos de información y comunicación, la calidad de la atención en materia de prestación de servicios de salud y las políticas de responsabilidad social y frente al medio ambiente.
6.5. Sistemas de evaluación y control a directivos, conflictos de interés, manejo de la información y principios de la comunicación desde el liderazgo de la organización, tratamiento a propietarios e inversionistas, relaciones con revisoría fiscal e instancias relacionadas.
6.6. El establecimiento de procesos e instancias que sistemáticamente y sistémicamente permitan, a través de indicadores, el control de gestión de la política del buen gobierno plasmada en el Código.
Implementar esquemas adecuados y técnicos de preparación, diseño, deliberación y adopción de tales códigos, de tal forma que se asegure la construcción de herramientas útiles y acordes con los requerimientos de ley y no simplemente como documentos que pretendan satisfacer un requisito normativo, según se ha expuesto en cuanto a la naturaleza mínima de dichos instrumentos.
Aplicar para la adopción de los códigos y para sus actualizaciones y renovaciones, así como en forma periódica y en los términos razonables en que se requiera, un sistema de medición efectiva del clima ético de cada organización de la salud.
Soportar la adopción e implementación del sistema de gestión ética de la institución aseguradora y prestadora en una tarea especializada, a la cual se le reconozca importancia estratégica y alta participación de los equipos de dirección de las organizaciones, con compromiso de todos sus componentes.
Realizar talleres, conversatorios y dinámicas que aseguren la participación del mayor número posible de miembros de la organización en la adopción del código de conducta y en forma tal que sus aportes sirvan como insumos obligatorios en la definición de las pautas de comportamiento ético institucionales.
Aplicar adecuados mecanismos de divulgación y promoción de la cultura de gestión ética y de las normas contenidas en los códigos de conducta y de buen gobierno, tanto entre los miembros de la entidad como entre los usuarios/afiliados y sus relacionados.
Aplicar en el diseño y adopción de tales códigos las mejores prácticas organizacionales, de tal manera que se cumpla con las características propias de tales ordenamientos éticos, de tal suerte que no se confundan con meros documentos formales, sino que se apropien efectivamente por las organizaciones.
Dar cumplimiento en la adopción de los códigos a las pautas metodológicas mínimas a que se refiere la presente Circular.
Disponer el uso de los recursos humanos, físicos y financieros que se requieran razonablemente para el diseño, la adopción e implementación de los códigos, mediante el empleo de personal directo de las organizaciones o la contratación de entidades especializadas en la materia y en todo caso, con participación del personal directivo de las organizaciones.
Las Entidades Promotoras de Salud (EPS) y las Instituciones Prestadoras de Servicios de Salud (IPS) que deseen dar a conocer el cumplimiento y observación de los requisitos establecidos en el presente capítulo de esta Circular, podrán hacerlo en un periódico de circulación nacional, registrando que la empresa es objeto de inspección, vigilancia y control por parte de esta Superintendencia.
Los Códigos de Etica (conducta) y de Buen Gobierno deberán estar acordes con la Constitución Nacional, el desarrollo normativo del Sistema de Seguridad Social en Salud y de aquellas normas particulares que le sean propias a cada institución. La actualización correrá a la par de los cambios de los planes estratégicos institucionales, del Sistema Obligatorio de Garantía de Calidad, y de MECI 1000:2005, en el evento que la EPS y/o la IPS esté obligada a observarlo y acatarlo. Las enmiendas o actualizaciones que se realicen a los Códigos deberán ser informadas a esta Superintendencia y a los usuarios, en un plazo no mayor a los (10) diez días hábiles siguientes a su ocurrencia.
El Código de Etica (conducta) y de Buen Gobierno de que trata el presente capítulo de la Circular adoptados por las entidades hasta el 31 de octubre del presente año, deberán aplicarse en las entidades vigiladas conforme a los términos señalados.
Las EPS e IPS que hayan iniciado su operación a partir del mes de noviembre de 2007 deberán cumplir con la remisión del Código de Etica (conducta) y de Buen Gobierno a más tardar dentro de los dos (2) meses calendario siguiente al comienzo de sus actividades dentro del Sistema General de Seguridad Social en Salud.
11. INSTRUCCIONES TÉCNICAS PARA EL ENVÍO DE INFORMACIÓN.
Los archivos deberán remitirse debidamente firmados digitalmente, por parte del representante legal a través del sitio WEB de la Superintendencia Nacional de Salud, www.supersalud.gov.co en el enlace “Recepción Datos de Vigilados”.
El nombre de los archivos, sin caracteres de separación, deben cumplir con la siguiente sintaxis: NIT.DOC.P7Z
El NIT, corresponde al número de identificación de la entidad reportante incluyendo el dígito de verificación; DOC, corresponde a la extensión de un procesador de texto y P7Z: identifica la extensión de un archivo firmado digitalmente.
FACULTADES JURISDICCIONALES.
Toda vez que a partir de la expedición de la Ley 1122 de 2007 a la Superintendencia Nacional de Salud le fueron otorgadas precisas facultades jurisdiccionales para, de manera ágil, efectivizar el derecho a la salud de los usuarios del Sistema General de Seguridad Social en Salud, se hace preciso dar a conocer a las entidades vigiladas, a los usuarios y a la ciudadanía en general, los temas en los cuales la Superintendencia ejercerá sus nuevas competencias jurisdiccionales, los procedimientos y requisitos que se deben surtir para acceder a este servicio ante la Entidad.
1. COMPETENCIA DE LA FACULTAD JURISDICCIONAL DE LA SUPERINTENDENCIA.
La Superintendencia Nacional de Salud, a través de la Superintendencia Delegada para la Función Jurisdiccional y de Conciliación, podrá conocer y fallar en derecho, con carácter definitivo y con las facultades propias de un juez, los asuntos preceptuados en el artículo 41 de la Ley 1122 (en concordancia con lo dispuesto en el artículo 116 de la Constitución Política), mediante el cual se otorgan expresamente las competencias.
1.1. Los Asuntos sobre los cuales la Superintendencia Nacional de Salud puede actuar como Juez, son los siguientes:
1.1.1. Cobertura de los procedimientos, actividades e intervenciones del plan obligatorio de salud, cuando su negativa por parte de las entidades promotoras de salud o entidades que se les asimilen, ponga en riesgo o amenacen la salud de los usuarios.
1.1.2. Reconocimiento económico de los gastos en que haya incurrido el afiliado por concepto de atención de urgencias en caso de:
(I) ser atendido en una IPS que no tenga contrato con la respectiva EPS.
(II) cuando haya sido autorizado expresamente por la EPS para una atención específica, y (III) en caso de incapacidad, imposibilidad, negativa injustificada o negligencia demostrada de la Entidad Promotora de Salud para cubrir las obligaciones para con sus usuarios.
1.1.3. Conflictos que se susciten en materia de multiafiliación dentro del Sistema General de Seguridad Social en Salud.
1.1.4. Conflictos relacionados con la libre elección que se susciten entre los usuarios y las aseguradoras y entre estos y las prestadoras de servicios de salud y conflictos relacionados con la movilidad dentro del Sistema General de Seguridad Social en Salud.
La Superintendencia Nacional de Salud, sólo conocerá y fallará estos asuntos a petición de parte y no podrá conocer de ningún asunto que por virtud de las disposiciones legales deba ser sometido al proceso de carácter, ejecutivo o acciones de carácter penal.
2. PROCEDIMIENTO APLICABLE EN LA FUNCIÓN JURISDICCIONAL.
De conformidad con lo preceptuado en la Ley 1122 de 2007, para el trámite de los asuntos enunciados se aplicará lo previsto en el artículo 148 de la Ley 446 de 1998.
El procedimiento que utilizará la Superintendencia en el trámite de los asuntos sometidos a las facultades jurisdiccionales es el siguiente:
La petición debe cumplir con los requisitos establecidos en el artículo 5o del Código Contencioso Administrativo, a saber:
2.1.1. La designación de la autoridad a la que se dirige (Superintendencia Delegada para la Función Jurisdiccional).
2.1.2. Los nombres y apellidos completos del solicitante y de su representante o apoderado, si es el caso, con indicación del documento de identificación, dirección y teléfono.
2.1.3. El objeto de la petición clara y precisa.
2.1.4. Las razones o hechos en que se apoya.
2.1.5. La relación de los documentos que la acompañan y pruebas que se pretendan hacer valer, aportando las que se encuentren en su poder y haciendo la solicitud de las que considere.
2.1.6. La firma del peticionario.
Se deben adjuntar tres (3) copias de la petición, dos (2) de ellas con sus respectivos soportes.
2.2. ANÁLISIS DE FORMA DE LA PETICIÓN, JURISDICCIÓN Y COMPETENCIA.
Presentada la petición, el funcionario a quien se designe procederá a efectuar un análisis sobre el cumplimiento de los requisitos del artículo 5o del Código Contencioso Administrativo, e igualmente analizará, en el caso concreto, la procedencia de la Función Jurisdiccional y la Competencia de la Superintendencia Nacional de Salud.
Si del análisis de los requisitos señalados en el artículo 5o del Código Contencioso Administrativo, se observa que el peticionario no cumple con los requisitos se inadmitirá la solicitud, para que en el término de cinco (5) días se subsane. Si no lo hiciere se rechazará la petición.
Se rechazará de plano la solicitud cuando se carezca de jurisdicción o de competencia, e igualmente se rechazará, cuando no se subsane en el término concedido en el auto de inadmisión.
Una vez recibida la petición, si la misma reúne los requisitos legales, o se subsana dentro del término establecido, se admitirá y se le dará el trámite establecido para el Proceso Verbal Sumario (artículos 435 y s.s. del Código de Procedimiento Civil).
2.6. NOTIFICACIÓN DEL AUTO ADMISORIO.
En el Auto Admisorio se correrá traslado al peticionado por el término de 4 días, y su notificación se efectuará a través de la Secretaría General de la Superintendencia Nacional de Salud, en la forma establecida en los artículos 315 a 320 del Código de Procedimiento Civil.
2.7. CONTESTACIÓN DE LA SOLICITUD.
La contestación de la petición se hará por escrito, salvo en los casos de mínima cuantía en los que se podrá hacer verbalmente, de lo cual se extenderá un acta que firmará el secretario y el solicitado. Con la contestación deberán aportarse los documentos que se tengan y podrán solicitarse las pruebas que se pretendan hacer valer, con las restricciones establecidas en el parágrafo 4 del artículo 439 del C. de P. C.
2.8. TRASLADO DE LAS EXCEPCIONES.
En caso de presentarse excepciones de mérito se dará traslado de estas al peticionario por tres (3) días, para que solicite pruebas relacionadas con ellas. En este proceso no se pueden proponer excepciones previas y los hechos que las configuran, deberán alegarse como reposición contra el auto admisorio.
2.9. AUTO QUE FIJA FECHA Y HORA PARA LA AUDIENCIA.
Cumplida la etapa anterior se citará a las partes a Audiencia especial de que trata el artículo 439 del Código de Procedimiento Civil.
La audiencia se dividirá en 5 etapas a saber:
a) Etapa de conciliación;
b) Etapa de fijación de hechos, pretensiones y excepciones;
c) Etapa de saneamiento;
d) Decreto y práctica de pruebas y;
e) Etapa de alegaciones y sentencia.
2.11. NOTIFICACIÓN DE PROVIDENCIAS.
La notificación de las providencias emitidas en el curso del proceso se notificará en los términos de los artículos del 313 al 330 del Código de Procedimiento Civil.
En el trámite del proceso jurisdiccional podrán interponerse los siguientes recursos:
2.12.1. El recurso de reposición procede contra los autos que se dicten en el curso del proceso, a fin de que se aclaren, revoquen o reformen y deberá interponerse con expresión de las razones que lo sustentan, por escrito presentado dentro de los 3 días siguientes a la notificación del auto, excepto cuando se haya dictado en audiencia o diligencia, caso en el cual deberá interponerse en forma verbal, una vez se pronuncie el auto. El auto que decide la reposición no es susceptible de ningún recurso, salvo que contenga puntos nuevos, evento en el que podrán interponerse los recursos pertinentes en su contra. El trámite de la reposición será el dispuesto en el artículo 349 del C. de P. C.
2.12.2. El recurso de apelación procede contra la decisión por la cual se declare la incompetencia y contra el fallo definitivo, de conformidad con lo normado en el inciso 3o del artículo 148 de la Ley 446 de 1998 y deberá interponerse en la forma dispuesta en el artículo 352 y 353 del C. de P. C.
Cualquier inquietud sobre el tema puede ser consultada en:
Centro de Contacto: 6500870
Línea gratuita Nacional: 018000910383
Conmutador: 3300210 Ext. 3131, 3032, 3083, 3161.
Página Web: www.supersalud.gov.co
Correo electrónico: morozco@supersalud.co
Correo: Carrera 13 No. 32-76 Piso 6o.
FACULTADES DE CONCILIACIÓN.
La Ley 1122 de 2007 en su artículo 38 atribuyó a la Superintendencia Nacional de Salud la facultad de actuar como conciliador en los conflictos que surjan entre las entidades sometidas a su vigilancia y entre estas y los usuarios.
La misma determinó claramente que la Conciliación procederá de oficio o a petición de parte de alguno de los actores enunciados y que versarán sobre los asuntos originados en problemas que no les permitan atender sus obligaciones, afectando el acceso efectivo de los usuarios al servicio de salud.
El Acuerdo Conciliatorio tendrá efecto de cosa juzgada y el Acta de Conciliación prestará mérito ejecutivo.
En el trámite de los asuntos sometidos a conciliación en la Superintendencia Nacional de Salud se debe aplicar las normas generales que sobre la materia se encuentran previstas en la Ley 640 de 2001.
El objetivo del presente capítulo es poner en conocimiento de los beneficiarios y actores del sistema y de la comunidad en general los conceptos, requisitos y trámites que se deben tener en cuenta para acceder al mecanismo de la Conciliación en la Superintendencia Nacional de Salud.
1. CONCEPTOS Y CARACTERÍSTICAS.
Se entiende la Conciliación como el mecanismo de resolución de conflictos a través del cual, dos o más vigilados o usuarios del sector salud, gestionan, con la ayuda de la Superintendencia Nacional de Salud, la solución de sus diferencias, con el fin de lograr el acceso efectivo de los usuarios al servicio de salud.
Encontramos entonces en este panorama a la Superintendencia Nacional de Salud en su figura de conciliador que actúa, siempre habilitado por las partes, facilitando el diálogo entre ellas y promoviendo fórmulas de acuerdo que permitan llegar a soluciones satisfactorias para ambas partes, cuyo Acuerdo Conciliatorio hace tránsito a cosa juzgada, es decir que los acuerdos adelantados ante la Superintendencia, aseguran que lo consignado en ellos no sea de nuevo objeto de debate a través de un proceso judicial o de otro mecanismo alternativo de solución de conflictos, lo que permite proteger a ambas partes (vigilados y usuarios). Es la renovación de la autoridad del acuerdo conciliatorio que al tener la facultad de no volver a ser objeto de discusión, anula todos los medios de impugnación que puedan modificar lo establecido en él.
El Acta de Conciliación presta mérito ejecutivo, lo cual significa que contiene una obligación clara, expresa y exigible, de obligatorio cumplimiento para la parte que se imponga dicha obligación. En caso de incumplimiento total o parcial de lo acordado por parte de uno de los conciliantes, la parte afectada podrá recurrir ante la autoridad judicial competente para que ordene su cumplimiento.
El mecanismo de la Conciliación adelantado ante la Superintendencia Nacional de Salud por los Vigilados o por los usuarios, estará revestido de las características de solemnidad, bilateralidad, conmutatividad, libertad de discusión y será un acto nominado, así:
1.2.1. Solemnidad: El acta de conciliación contendrá la información mínima establecida en el artículo 1o de la Ley 640 de 2001.
1.2.2. Bilateralidad: Se considera que en el acuerdo conciliatorio al que llegan los intervinientes (vigilados y/o usuarios) se definen obligaciones a cada uno de ellos.
1.2.3. Conmutativa: Las obligaciones surgidas en el acuerdo conciliatorio son claras, expresas y exigibles.
1.2.4. De libre discusión: Las fórmulas de conciliación propuestas son de libre discusión, negociación y aceptación por parte de los intervinientes, lo que permite llegar a un acuerdo conciliatorio para lograr la solución a la problemática planteada.
1.2.5. Acto nominado: La conciliación como mecanismo alternativo de solución de conflictos se encuentra regulado por normas claras y precisas, las cuales deben ser aplicables al tenor de lo preceptuado en las disposiciones vigentes.
1.2.6. Gratuidad: Los trámites de conciliación adelantados ante la Superintendencia Nacional de Salud son gratuitos y los funcionarios que los lleven a cabo no podrán cobrar por sus servicios.
Es oportuno entonces, que la Superintendencia Nacional de Salud informe a las Entidades Vigiladas, usuarios y a la ciudadanía en general sobre los requisitos que se deben surtir para acceder a esta facultad.
2. REQUISITOS PARA ACCEDER A LA FACULTAD CONCILIATORIA.
Para impetrar el mecanismo de la conciliación ante la Superintendencia Nacional de Salud, los vigilados y/o usuarios deberán observar el trámite conciliatorio que a continuación se enuncia.
2.1 SOLICITUD DE CONCILIACIÓN.
El vigilado y/o el usuario interesado en adelantar la Conciliación como mecanismo alternativo de solución de conflictos deberá radicar en el Grupo de Archivo y Correspondencia de la entidad ubicada en la carrera 13 No 32-76 piso 1o la solicitud de conciliación que como mínimo deberá contener la siguiente información:
2.1.1. Fecha de solicitud del trámite conciliatorio
2.1.2. Identificación de la Superintendencia Delegada para la Función Jurisdiccional y de Conciliación, como autoridad conciliatoria a la cual se dirige.
2.1.3 Datos del solicitante
Si es Persona Natural:
- Nombres y apellidos
- Documento de identidad
Si es Persona Jurídica:
- Nombre o razón social
- Número de identificación tributaria
- Certificado de existencia y representación legal
- En caso de concurrir a través de apoderado se debe indicar nombres y apellidos, documento de identidad y tarjeta profesional de abogado y anexar el poder respectivo, en el que se estipule la facultad expresa de conciliar.
Si es más de una persona (natural o jurídica) la que solicita la conciliación cada una de ellas debe estar identificada con los datos antes enunciados.
Si es Persona de Derecho Público, quien solicita la Conciliación deberá presentar Acta del Comité de Conciliación de la respectiva Entidad.
2.1.4. Enunciación del conflicto o diferencia materia de conciliación.
2.1.5. Datos del solicitado
Si es Persona Natural
- Nombres y apellidos
- Documento de identidad
Si es Persona Jurídica
- Nombre o razón social
- Número de identificación tributaria
- Datos del Representante Legal
Si es más de una persona (natural o jurídica) la que se cita a la conciliación cada una de ellas debe estar identificada con los datos antes enunciados.
Si es persona de Derecho Público debe allegar a la diligencia el Acta del Comité de Conciliación de la respectiva Entidad.
2.1.6. Hechos en los que se fundamenta la solicitud de conciliación (los más relevantes)
2.1.7. Discriminar las pruebas en las cuales se soportan los hechos enunciados.
2.1.8. Anexos. Se anexarán los soportes documentales que se consideren pertinentes.
2.1.9. Comunicaciones
Dirección de residencia y/o domicilio de las partes, Teléfono y Ciudad
2.1.10. Firma del solicitante.
2.2. TRASLADO Y ANÁLISIS DEL ASUNTO SOMETIDO A POSIBLE CONCILIACIÓN.
Recibida la solicitud de conciliación, se someterá a su respectivo trámite, dándole traslado al profesional encargado de efectuar el análisis y estudio del caso, quien contará con un máximo de diez (10) días para emitir concepto sobre si el caso presentado ante la Entidad, es susceptible de conciliación, de conformidad con el artículo 38 de la Ley 1122 de 2007.
En caso de que se requiera la adición o aclaración de la solicitud, se informará de tal situación dentro del término arriba mencionado y en todo caso la Audiencia de Conciliación deberá surtirse dentro de los tres (3) meses siguientes a la presentación de la solicitud.
El Convocante deberá acompañar a su solicitud constancia que la misma fue presentada al convocado.
<Numeral modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> Si el caso es conciliable, la Superintendente Delegada fijará fecha y hora en que se celebrará la Audiencia de Conciliación.
2.4. CITACIÓN A AUDIENCIA DE CONCILIACIÓN.
<Numeral modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> Una vez se establezca la viabilidad de la solicitud de conciliación, se enviará la citación a todas y cada una de las partes, indicando lugar, fecha y hora para la celebración de la Audiencia de Conciliación.
2.5. EXCUSA PARA INASISTENCIA.
Si llegada la fecha y hora para la celebración de la Audiencia de Conciliación, una de las partes citadas no comparece, dispondrá de tres (3) días hábiles para presentar la justificación por la no comparecencia. De no hacerlo, su conducta será considerada como indicio grave en contra de sus pretensiones o de sus excepciones de mérito en un eventual proceso judicial que verse sobre los mismos hechos.
2.6. CELEBRACIÓN AUDIENCIA DE CONCILIACIÓN.
Verificada la comparecencia de las partes, el conciliador procederá a instalar la Audiencia de Conciliación, para lo cual se informará a los comparecientes sobre el objeto, alcance y límites de la conciliación, incentivando y motivándolos para que propongan fórmulas de arreglo al conflicto existente o plantear algunas alternativas de solución al conflicto.
De aceptarse por ambas partes alguna de las fórmulas propuestas, se suscribirá acuerdo conciliatorio, de conformidad con lo preceptuado en el artículo 1o. de la ley 640 de 2001.
El Conciliador debe velar en todo momento, porque no se menoscaben los derechos ciertos, indiscutibles e intransigibles.
El acta del acuerdo conciliatorio suscrito ante la Superintendencia deberá contener como mínimo:
2.7.1. Lugar, fecha y hora de audiencia de conciliación.
2.7.2. Identificación del Conciliador.
2.7.3. Identificación de las personas citadas con señalamiento expreso de las que asisten a la audiencia.
2.7.4. Relación sucinta de las pretensiones motivo de la conciliación.
2.7.5. El acuerdo logrado por las partes con indicación de la cuantía, modo, tiempo y lugar de cumplimiento de las obligaciones pactadas.
Del Acta de Conciliación se entregará copia auténtica a las partes involucradas en la conciliación, con constancia de que se trata de primera copia que presta mérito ejecutivo.
El funcionario encargado del trámite de la Conciliación velará por que el Acuerdo Conciliatorio sea cumplido en los términos señalados en el Acta.
En caso de no acuerdo entre las partes, el Conciliador firmará una certificación de No Acuerdo y se dará por terminada la diligencia, entregando copia de la misma y de los documentos aportados por las partes, terminando así el trámite de la Conciliación.
La Superintendencia al ser revestida de las facultades propias como conciliador, cumplirá, entre otras, con las siguientes responsabilidades:
3.1. Iniciar de oficio o a petición de parte el proceso conciliatorio.
3.2. Citar a los vigilados o usuarios que intervengan en el trámite conciliatorio y a quienes, en su criterio, deban asistir a la Audiencia.
3.3. Dar a conocer a los comparecientes sobre el objeto, alcance y límites de la conciliación.
3.4. Incentivar y motivar a los intervinientes para que propongan fórmulas de arreglo a la problemática existente entre ellos.
3.5. Presentar propuestas de arreglo a las problemáticas planteadas.
3.6. Levantar el Acta de la Audiencia de Conciliación.
3.7. Velar porque no se menoscaben los derechos ciertos, indiscutibles e intransigibles.
3.8. Archivar las constancias y las actas antecedentes de las audiencias de conciliación.
3.9. Elaborar y remitir informes periódicos, ante el Superintendente Nacional de Salud y las instancias gubernamentales pertinentes, sobre la gestión adelantada en el tema de Conciliación.
4. TEMAS SUSCEPTIBLES DE CONCILIACIÓN ANTE LA SUPERINTENDENCIA NACIONAL DE SALUD.
Se podrán conciliar de conformidad con el artículo 38 de la Ley 1122 de 2007, todos los conflictos que surjan entre sus vigilados y/o entre estos y los usuarios, generados en problemas que no les permitan atender sus obligaciones dentro del Sistema General de Seguridad Social en Salud, afectando el acceso efectivo de los usuarios al servicio de salud.
Cualquier inquietud sobre el tema podrá ser absuelta en el teléfono 3300210 Ext. 3131, 3032, 3083, 3161 o en la carrera 13 No. 32-76 Piso 6o.
CADENA DE CUSTODIA DE EVIDENCIA FORENSE.
<Capítulo adicionado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
De acuerdo con lo preceptuado en los artículos 255 y siguientes de la Ley 906 de 2004, en concordancia con lo establecido en las Resoluciones números 1890 de 2002 y 6394 de 2004 “La aplicación de la cadena de custodia es responsabilidad de los servidores públicos que entren en contacto con los elementos materiales probatorios y evidencia física.
Los particulares que por razón de su trabajo o por el cumplimento de las funciones propias de su cargo, en especial el personal de los servicios de salud que entren en contacto con elementos materiales probatorios y evidencia física, son responsables por su recolección, preservación y entrega a la autoridad correspondiente”.
En consecuencia, la Superintendencia Nacional de Salud, recuerda a los sujetos y entidades vigiladas que en ejercicio de las funciones propias en la prestación del servicio público de salud se debe cumplir con las responsabilidades y obligaciones asignadas por las normas enunciadas, ejerciendo para ello las acciones de capacitación a los profesionales de la salud y demás trabajadores o funcionarios que manejen urgencias y público en general donde se realicen intervenciones médicas que involucren hechos delictivostales como: lesiones personales, homicidios, suicidios, abortos, delitos de manipulación genética, delitos contra la libertad sexual y en general que tengan que manejar evidencia forense.
CUMPLIMIENTO DE SENTENCIAS.
<Capítulo VIII adicionado al Título I por la Circular 51 de 2008. El nuevo texto es el siguiente:>
Los actores del sistema desde el ámbito de sus responsabilidades en su condición de aseguradoras, prestadores o administradores deben dar cabal cumplimiento a las sentencias que profieran las autoridades judiciales y en consecuencia adoptar, en forma inmediata, las gestiones administrativas para que se garantice la prestación de los servicios médico-asistenciales, medicamentos, procedimientos e intervenciones que hayan sido ordenados por los Jueces de la República y las demás referidas al reconocimiento y pago de los mismos.
En este sentido, se debe advertir a las entidades destinatarias de la presente circular que las sentencias judiciales, de acuerdo con lo señalado por la Corte Constitucional, son título suficiente para que las autoridades públicas y las instituciones privadas que ejercen funciones públicas adopten las decisiones y adelanten las actuaciones administrativas que permitan el inmediato cumplimiento de las órdenes impartidas en cada una de las providencias, máximo si las mismas establecen la protección al derecho fundamental a la salud y como resultado de las mismas se ordenen los gastos, se autoricen los servicios requeridos; pero que aún sin la necesidad de las mismas los Comités Técnico-Científicos pueden autorizar la prestación de los servicios, intervenciones, procedimientos, actividades y medicamentos excluidos del Plan Obligatorio de Salud, en procura de salvaguardar el derecho a la salud de los afiliados.
En consecuencia, y de conformidad con lo señalado en la Sentencia T-760 de 2008 de la Sala Segunda de Revisión de la Corte Constitucional del 31 de julio de 2008, las entidades vigiladas destinatarias de la presente Circular deben cumplir con las instrucciones que en cada caso señalan con el propósito de proteger el derecho a la salud y concretamente garantizar el acceso efectivo a los medicamentos, insumos, procedimientos, intervenciones y demás servicios que se requieran para la preservación, mantenimiento y recuperación de la salud que permitan el disfrute de una vida en condiciones dignas.
ENTIDADES PROMOTORAS DE SALUD DEL REGIMEN CONTRIBUTIVO Y SUBSIDIADO.
En cumplimiento de las obligaciones que como aseguradoras le han sido asignadas a las Entidades Promotoras de Salud, los representantes legales de estas entidades deberán:
1. Establecer las medidas necesarias con las instituciones prestadoras de servicios de salud que componen su red de prestadores para garantizar la prestación de los servicios de salud en forma oportuna, eficiente y con calidad, observando el principio de integralidad, de acuerdo con los lineamientos de la Corte Constitucional.
2. Conformar, los Comités Técnico-Científicos que le corresponde para cada caso, de acuerdo con lo dispuesto en la Sentencia T-760 de 2008, las Resoluciones números 3099 y 3754 de 2008 y demás normas que las adicionen o modifiquen, debiendo remitir en el mismo tiempo la composición de estos acorde con lo dispuesto en el numeral 4 del Capítulo I del Título II de la Circular Externa número 047 de 2007 (Circular Unica).
Así mismo, las Entidades Obligadas a Compensar (EOC) también tendrán la obligación de conformar los Comités Técnico-Científicos como órganos encargados de analizar las solicitudes presentadas por los médicos tratantes para el suministro de medicamentos, actividades, procedimientos e intervenciones que se encuentran por fuera del Plan Obligatorio de Salud, justificar técnicamente las decisiones adoptadas en tal sentido.
Los Comités Técnico-Científicos que se encuentran conformados con anterioridad a las normas enunciadas deben adaptarse a las nuevas directrices y en consecuencia se deberá llevar a cabo la respectiva recomposición.
Los representantes legales de las EPS-C, EPS-S y las EOC serán responsables del cumplimiento de la acreditación de los requistos y del proceso de selección de los integrantes de los Comités Técnico-Científicos y, en tal sentido, serán garantes de su debida conformación, de acuerdo con los criterios legales y jurisprudenciales determinados para tal fin.
3. Someter al Comité Técnico-Científicos, a través del médico tratante o del procedimiento que defina la CRES o el CNSSS, la autorización de los servicios de salud que no se encuentran incluidos en el Plan Obligatorio de Salud (medicamentos, actividades, insumos y procedimientos, entre otros) efectuando los trámites administrativos que le corresponden sin que haya lugar a imponer cargas adicionales a los usuarios de salud, en tal sentido.
4. Acatar los lineamientos establecidos por la Corte Constitucional para solucionar los conflictos que se puedan presentar entre el médico tratante y el Comité Técnico-Científicos, estableciendo, para tal fin, los mecanismos necesarios para instruir a los profesionales de la salud que prestan los servicios de salud en las solicitudes que deben elevar ante el Comité en mención.
5. Las Entidades Promotoras de Salud que operan en el régimen subsidiado (EPS-S) deberán adicionar al carné de afiliación, la leyenda de identificación “EXENTO DE PAGO”, a la población que se encuentra excluida de cancelar valor alguno por cuota moderadora o copago, la cual debe ser visible para que los usuarios puedan acceder a los servicios de salud sin barreras de acceso.
Mientras se fija la leyenda en el carné de afiliación de dicha población, deberán remitir a más tardar el próximo 30 de noviembre a toda su red prestadora de servicios la relación de los afiliados que no deben efectuar los mencionados pagos para así evitar efectivamente la existencia de barreras de acceso a los servicios de salud que requieran.
6. Las Entidades Promotoras de Salud que operan en el régimen contributivo crearán y establecerán, los mecanismos necesarios que permitan el acceso efectivo a la prestación de los servicios de salud que se requiera y evitar que el pago de las cuotas moderadoras o pagos compartidos se conviertan en barreras de acceso al mismo, de acuerdo con la capacidad socioeconómica del afiliado, la determinación de la carga soportable y sin que, en ningún caso, se exija la cancelación de aquellos como condición previa a la atención o se supedite el acceso al pago previo.
7. Efectuar, dentro del mes siguiente a la publicación de la presente circular, una revisión de los afiliados que se encuentran inscritos en los programas especiales de atención integral de patologías específicas y enfermedades catastróficas para determinar que se encuentran exentos de efectuar dichos pagos de conformidad con lo establecido en el Acuerdo 260 de 2004 y demás normas que la complementan o modifican e informarles de tal situación por el medio que se considere más idoneo, para su efectiva aplicación. El medio que se utilice debe permitir la comprobación del conocimiento de dicha información por parte de los usuarios y el registro de las acciones efectuadas en tal sentido.
Como medida complementaria se debe llevar a cabo, a más tardar dentro de los dos (2) meses de la vigencia de la presente circular, la revisión del perfil epidemiológico de la población afiliada y promover la inscripción de aquellas personas que no lo han hecho.
8. Verificar la existencia o no del allanamiento a la mora previamente a la negación del pago de las prestaciones económicas (incapacidades laborales) a que haya lugar para el afiliado cotizante, teniendo en cuenta que estas se convierten en la garantía de los derechos fundamentales del mínimo vital, a la salud y a la dignidad humana, de conformidad con lo expresado por la Corte Constitucional en varias de sus sentencias.
9. Llevar a cabo oportunamente los trámites y gestiones necesarias ante las Instituciones Prestadoras de Servicios de Salud, pertenezcan o no a su red de prestación de servicios, de conformidad con lo preceptuado en el Decreto 4747 de 2007 y la Resolución 3047 de 2008, para lograr el efectivo acceso a los servicios de salud de sus afiliados.
10. Establecer los mecanismos que permitan determinar si es necesario o no asumir el pago de los gastos de transporte y la estadía del paciente o un acompañante de acuerdo con las reglas jurisprudenciales determinadas por la Corte Constitucional y aplicables para cada caso, frente a la carencia de capacidad económica y demás criterios establecidos para tal fin.
11. Efectuar la revisión de los procedimientos administrativos adoptados a la fecha y sus tiempos de respuesta para determinar si alguno o algunos de estos son engorrosos e innecesarios, proponiendo una mejora continua a través de una medición de indicadores de eficiencia y efectividad.
Dicho seguimiento y medición deberá ser un punto dentro del Orden del Día de la audiencia de rendición de cuentas que las entidades deben presentar, por lo menos una vez al año a la comunidad.
12. Garantizar la continuidad de la prestación de servicios a sus afiliados, sin que el mismo sea interrumpido abrupta o inapropiadamente hasta la recuperación o estabilización del paciente o hasta que el mismo sea asumido por otra entidad.
En tal sentido, las EPS que operan el régimen contributivo deben llevar a cabo las gestiones necesarias ante el Fosyga o la entidad territorial, si se trata de una EPS del régimen subsidiado, para que se asuma el costo de los servicios y medidamentos requeridos que no hagan parte del POS (recobro).
13. Generar estrategias que permitan el acceso inmediato a los servicios de salud de los sujetos de especial protección como lo son los niños, niñas, adolescentes, tercera edad, mujeres embarazadas, discapacitados, enfermos mentales, de alto costo y demás que sean determinadas en la Constitución o la ley, para tal fin y divulgarlos por lo menos por dos medios de comunicación masiva, antes del 31 de diciembre de 2008.
14. Garantizar el derecho a la libre escogencia de los afiliados al Sistema General de Seguridad Social en Salud, la aplicación de los criterios expresados taxativamente en las normas y observando los lineamientos determinados por la Corte Constitucional para la aceptación del traslado, bien sea de ingreso o retiro a la entidad aseguradora.
15. Adoptar los mecanismos necesarios para que se preste a los afiliados los servicios de salud, procedimientos, intervenciones y suministro de medicamentos que sean requeridos así no se encuentren en el POS, en los términos definidos por la Corte Constitucional.
16. Divulgar tanto al personal administrativo como a los profesionales de la salud las determinaciones adoptadas por la Corte Constitucional frente al Sistema General de Seguridad Social en Salud, con el propósito de evitar las demoras o rechazos en la prestación de los servicios de salud a sus afiliados.
17. Las Entidades Promotoras de Salud y las Entidades obligadas a compensar deberán efectuar oportunamente los pagos por la prestación de los servicios, procedimientos, intervenciones y el suministro de medicamentos no POS autorizados por el Comité Técnico-Científicos u ordenados por la acción de tutela en los porcentajes que correspondan para cada caso, a las Instituciones Prestadoras de Servicios de Salud en las cuales sean atendidos sus afiliados.
18. Las EPS y EOC asumirán la responsabilidad del pago del 50% de los servicios, procedimientos, intervenciones y suministro de medicamentos no POS, cuando los mismos no sean autorizados por el Comité Técnico-Científicos y sean ordenados por tutela.
Finalmente, es importante precisar que toda vez que de acuerdo con lo establecido en las Leyes 100 de 1993 y 1122 de 2007 las Entidades Promotoras de Salud son las responsables de efectuar la articulación de los servicios de salud que permitan garantizar el acceso efectivo de sus afiliados a los mismos, que deben llevar la representación del afiliado ante la institución prestadora de servicios de salud y que las funciones del aseguramiento son indelegables, las conductas reincidentes sobre la inobservancia de estas obligaciones, la no autorización de los servicios de salud, procedimientos, intervenciones y el no suministro de medicamentos no incluidos en el POS y la renuencia o dilación al acatamiento de las mismas y de las decisiones jurisprudenciales será entendida como un incumplimiento a los requisitos establecidos para su operación y actuará de conformidad con lo señalado en el artículo 230 de la Ley 100 de 1993.
Las Entidades Territoriales a través de su correspondiente institución o Secretaría de Salud deberán tomar las medidas necesarias que permitan garantizar el acceso a los servicios de salud requeridos por la población pobre y vulnerable de su jurisdicción, entre las cuales como mínimo debe:
1. Suministrar, por los medios que se consideren más eficaces, a la población pobre no afiliada que habite dentro de su jurisdicción la información necesaria para que conozcan sus derechos en salud, las instituciones prestadoras de servicios de salud a las cuales pueden acudir para solicitar la prestación de los servicios médico-asistenciales y comunicar los mecanismos a través de los cuales pueden poner en conocimiento de las autoridades de salud territoriales los posibles incumplimientos que se están presentando, por parte de los diferentes actores.
2. Generar los mecanismos que permitan el acompañamiento permanente de las autoridades locales correspondientes a la población pobre y vulnerable y a los afiliados de las Entidades Promotoras de Salud que operan el régimen subsidiado en su jurisdicción y asegurar el goce efectivo de su derecho fundamental a la salud.
3. Dar a conocer la dependencia o unidad y el procedimiento a seguir por las Entidades Promotoras de Salud del Régimen Subsidiado para presentar los recobros correspondientes por la prestación de los servicios y medicamentos no incluidos en el POS-S, teniendo en cuenta que en tal sentido se debe dar plena observancia a los criterios establecidos por la Corte Constitucional y que en ningún caso se deben trasladar cargas injustificadas o no soportables a dichas entidades.
De igual forma, se deberá proceder al reconocimiento del 50% de los servicios, procedimientos, intervenciones y medicamentos no contemplados en el POS-S cuando los mismos sean ordenados vía acción de tutela por las autoridades judiciales, de conformidad con los criterios y lineamientos señalados por la Corte Constitucional en las Sentencias C-643 y T-760
de 2008.
4. Establecer dentro de los canales a través de los cuales los usuarios puedan poner en conocimiento de las autoridades locales de salud las instituciones prestadoras de servicios en las cuales es reiterada la negación o demora injustificada en la atención de los servicios de salud incluidos en el POS o los que se requieran con necesidad para la protección de la salud.
La información recolectada sobre la no prestación de los servicios POS y no POS, deberá trasladarla mensualmente a esta Superintendencia.
5. Adelantar las acciones correspondientes para que a la población de especial protección constitucional como los niños, las niñas, los adolescentes y los discapacitados le sean prestados efectivamente los servicios de salud requeridos para la protección de la salud.
6. Adoptar las medidas necesarias para actualizar la información acerca de la situación socioeconómica de la población no afiliada de su jurisdicción, para evitar así que una falla en la información no permita u obstaculice el acceso efectivo a los servicios de salud.
7. Garantizar a la población pobre y vulnerable la atención y el tratamiento integral a que tienen derecho, según lo prescrito por el médico tratante, en especial, si se trata de una enfermedad catastrófica, teniendo en cuenta que la Corte Constitucional ha dicho que “(…) la atención y el tratamiento a que tienen derecho los pertenecientes al sistema de seguridad social en salud cuyo estado de enfermedad esté afectando su integridad personal o su vida en condiciones dignas, son integrales; es decir, deben contener todo cuidado, suministro de medicamentos, intervenciones quirúrgicas, prácticas de rehabilitación, exámenes para el diagnóstico y el seguimiento, así como todo otro componente que el médico tratante valore como necesario para el pleno restablecimiento de la salud del paciente o para mitigar las dolencias que le impiden llevar su vida en mejores condiciones; y en tal dimensión, debe ser proporcionado a sus afiliados por las entidades encargadas de prestar el servicio público de la seguridad social en salud”.
8. Los departamentos, distritos y municipios, deberán dar cumplimiento cabal al ejercicio de sus funciones de dirección y organización de los servicios de salud para garantizar la salud pública y la oferta de servicios de salud por instituciones públicas, por contratación de servicios o por el otorgamiento de subsidios a la demanda.
INSTITUCIONES PRESTADORAS DE SERVICIOS DE SALUD.
Por su parte, las Instituciones Prestadoras de Servicios de Salud, deberán dar cabal cumplimiento a lo dispuesto por la Corte Constitucional en el sentido de:
1. Generar espacios que permitan el conocimiento de las determinaciones adoptadas por la Corte a sus empleados administrativos y a los profesionales de la salud.
2. Adoptar las medidas administrativas internas dirigidas a evitar las dilaciones o barreras de acceso para la prestación de servicios de salud a los usuarios y/o afiliados de las diferentes Entidades Promotoras de Salud.
3. Dar cabal cumplimiento a lo dispuesto en el Decreto 4747 de 2007 y su Resolución Reglamentaria 3704 <sic, es 3047> de 2008, para garantizar la efectiva prestación de los servicios de salud.
4. Prestar en forma obligatoria la atención inicial de urgencias que requieran los usuarios de la salud.
FONDO DE SOLIDARIDAD Y GARANTÍA, FOSYGA.
Con el propósito de garantizar el flujo de los recursos necesarios que permitan la prestación eficiente y oportuna del servicio de salud, el Administrador del Fondo de Solidaridad y Garantía, Fosyga, deberá:
1. Dar cabal cumplimiento a los plazos establecidos en el cronograma del plan de contingencia ordenado por la Corte Constitucional, que permitan adelantar el trámite de las solicitudes de recobro que están en mora y efectuar los pagos de las solicitudes de recobro en las que se verificó el cumplimiento de los requisitos solicitados y se encuentran en mora.
2. Establecer las medidas administrativas internas que le permitan reconocer oportuna y prontamente a las Entidades Promotoras de Salud del régimen contributivo los recursos invertidos en la atención de los servicios y medicamentos no incluidos en el POS que hayan sido autorizados por el Comité Técnico-Científicos o vía acción de tutela en los porcentajes señalados por la Corte Constitucional.
3. Cumplir estrictamente con el reconocimiento de los recobros que a la fecha se encuentran en trámite dentro del plazo señalado por la Corte Constitucional.
4. Cumplir cabalmente con los procedimientos y plazos establecidos por el Ministerio de la Protección Social para efectuar el pago de los recobros por concepto de medicamentos, servicios médicos o prestaciones de salud no icluidos en el POS autorizados por Comité Técnico-Científicos o por fallos de tutela que sean presentados por las Entidades Promotoras de Salud del régimen contributivo, sin que puedan ser adicionados documentos o trámites administrativos no contemplados en las normas que regulan la materia, ni imponer cargas injustificadas y no soportables para estas entidades.
La inobservancia e incumplimiento de los plazos establecidos o la existencia de acciones que entorpezcan o se conviertan en barreras para el flujo de los recursos en el sistema de salud de manera deliberada o que sean imputables al administrador Fosyga y que violen el principio de eficiencia financiera del Sistema por el retraso en el pago de los reembolsos y el trámite de solicitudes de recobro acarrearán las multas y sanciones correspondientes, hasta que la situación sea superada.
<Incisos adicionados por la Circular 57 de 2009. El nuevo texto es el siguiente:> A partir de la entrada en vigencia de la presente Circular Externa, las entidades promotoras de salud (EPS) y las entidades obligadas a compensar (EOC) deberán reportar a la Superintendencia Nacional de Salud la información de que trata la Resolución número 3173 de 2009 modificada por la Resolución 3821 de 2009 expedidas por el Ministerio de la Protección Social o las que las modifiquen o adicionen, en los mismos términos, estructura y especificaciones técnicas de los archivos establecidos en dicho acto administrativo, a través del enlace y funcionalidad que para tal fin establezca la Superintendencia Nacional de Salud en su página web www.supersalud.gov.co.
El primer envío a la Superintendencia Nacional de Salud será a partir del reporte que se debe enviar en el mes de enero del año 2010.
ENTIDADES ADMINISTRADORAS DE PLANES DE BENEFICIOS (EAPB).
La Superintendencia Nacional de Salud, en desarrollo de sus funciones legales, principalmente de la facultad para impartir instrucciones a fin de facilitar las acciones de vigilancia, inspección y control, establece las reglas para efectos de remitir la información obligatoria, por parte de las entidades objeto del presente título y adicionalmente, instruye sobre otros aspectos.
Teniendo en cuenta que el parágrafo del Artículo 4o del Decreto 1018 de 2007 determina “Se entiende por Entidades Administradoras de Planes de Beneficios de Salud (EAPB) las Entidades Promotoras de Salud del Régimen Contributivo y Subsidiado, Empresas Solidarias de Salud, las Asociaciones Mutuales en sus actividades de Salud, las Entidades Promotoras de Salud Indígenas, las Cajas de Compensación Familiar en sus actividades de salud, las Entidades que administren planes adicionales de salud, las entidades obligadas a compensar, las entidades adaptadas de Salud, las entidades pertenecientes al régimen de excepción de salud y las universidades en sus actividades de salud”, el presente aparte se dirige a las entidades en mención.
Acatando la Directiva Presidencial número 02 de 2000 (Agenda de Conectividad), en cuanto al uso de Internet como medio de contacto del gobierno con la ciudadanía, las entidades objeto de este aparte de la Circular Unica deberán implementar los medios necesarios, a fin de dar cumplimiento a las instrucciones aquí impartidas.
Así mismo, es importante precisar que respecto de las normas y técnicas contables que se aplican a la información financiera, la Superintendencia Nacional de Salud señala que las disposiciones que se deben observar y adoptar son las consagradas en el Código de Comercio, las Leyes 222 de 1995 y 603 de 2000, el Decreto 2649 de 1993, la Resolución 400 de 2000 de la Contaduría General de la Nación, y sus adiciones y modificaciones y en la Resolución número 1804 del 24 de diciembre de 2004 mediante la cual se establece el Plan Unico de Cuentas para las Entidades Promotoras de Salud y Entidades de Prepago Privadas, expedidas por este Organismo de Control, sus adiciones y modificaciones, y el Estatuto Tributario, sin perjuicio de lo dispuesto en normas que regulan el Sistema General de Seguridad Social en Salud.
ENTIDADES PROMOTORAS DE SALUD (EPS).
1. SISTEMA OBLIGATORIO DE GARANTÍA DE CALIDAD PARA LA ATENCIÓN EN SALUD.
1.1. AUTORIZACIÓN DE FUNCIONAMIENTO COMO EPS NO INDÍGENA. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Las nuevas entidades que deseen obtener la autorización de funcionamiento como EPS no indígena deberán radicar ante la Superintendencia Nacional de Salud, en los primeros quince (15) días del mes, la solicitud de autorización de funcionamiento mediante carta firmada por el representante legal. Esta solicitud debe ser realizada a través del “Módulo de Autorización, Habilitación de EPS y Modificación de capacidad de afiliación”, dispuesto en la página web de esta superintendencia, anexando la siguiente información:
1.1.1. COMPONENTE JURÍDICO. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
La solicitud debe incluir los siguientes documentos:
a) Certificado de existencia y representación legal. Adicionalmente, para las Cajas de Compensación Familiar y las entidades de economía solidaria, el certificado deberá contener la autorización expresa para operar el aseguramiento en salud expedida por la respectiva Superintendencia o quien corresponda.
b) Estatutos de creación de la entidad acorde con la naturaleza jurídica adoptada, los cuales deben incluir por lo menos lo siguiente:
i. Objeto social como entidad responsable del aseguramiento.
ii. Objeto social exclusivo para operar el aseguramiento en salud, sin perjuicio de lo establecido en el artículo 217 de la Ley 100 de 1993 respecto a las Cajas de compensación Familiar y las entidades de creación legal.
iii. Funciones indelegables del aseguramiento en salud.
iv. Función de promoción de la afiliación al SGSSS de los habitantes de Colombia y función de administración de los recursos del sector.
c) Declaración juramentada de los miembros de juntas directivas, representantes legales y revisores fiscales. Declaración juramentada de inhabilidades e incompatibilidades de los socios, accionistas, asociados, directores, representantes legales y revisores fiscales.
d) Documento con el código de conducta y de Gobierno organizacional de la entidad, en los términos establecidos en la normatividad vigente. Este documento debe tener en cuenta los lineamientos del numeral 3 del capítulo I de la Circular Externa 004 de 2018, la cual modifica la Circular 007 de 2017, o las normas que la modifiquen o sustituyan. Se debe explicar claramente el detalle de la conformación de los comités, la estructura orgánica y funcional de la entidad y la distribución de funciones de acuerdo con sus obligaciones.
e) Política general de revelación de información y transparencia de la entidad, la cual debe incluir la planeación anual y metodología de las reuniones de rendición de cuentas en los términos establecidos por la normatividad vigente, una vez la entidad cuente con Junta Directiva, la Política de Revelación debe estar aprobada por esta.
1.1.2 COMPONENTE ADMINISTRATIVO. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
La solicitud debe incluir los siguientes documentos:
a) Política de gestión del talento humano.
b) Mapa de procesos de la entidad.
c) Listado maestro de documentos, el cual relaciona los procesos y procedimientos con sus respectivos manuales, instructivos y documentos codificados; este debe incluir también los correspondientes a los sistemas de información que soportan la operación de la entidad en todos sus ámbitos.
d) Matriz de roles y responsabilidades, la cual debe incluir el responsable de los procesos y sus respectivas funciones.
e) Documento con la estrategia de participación ciudadana, que incluya los medios de difusión y comunicación de temas de interés para los usuarios como la red de proveedores de servicios de salud.
f) Documentación correspondiente a las actividades administrativas de la entidad, la cual debe incluir:
i) Procesos de selección y capacitación de todo su personal en áreas especializadas del aseguramiento en salud, así como entrenamiento en las funciones propias del cargo, gestión y desvinculación del talento humano.
ii) Manual de funciones y competencias laborales, en el cual se definen los cargos, las funciones, las competencias laborales, las exigencias de formación y la experiencia requerida. Así como las acciones de capacitación continua y evaluación del desempeño.
g) Infraestructura física con la que contará la entidad, incluyendo oficinas y puntos de atención al usuario, precisando ubicación geográfica, capacidad de atención y relación funcional entre las sedes.
h) Documentación correspondiente a los sistemas de información de la entidad, la cual debe incluir:
i. Política de Seguridad y Privacidad de la Información alineada a las políticas y lineamientos de tecnologías de la información y a la Estrategia de Gobierno en Línea, dispuestas por el Ministerio de Tecnologías de la Información y las Comunicaciones y la normativa vigente.
ii. Política de Protección de Datos Personales, así como los procesos y procedimientos definidos donde se establezca el cumplimiento legal sobre la protección y privacidad del dato del afiliado y sus beneficiarios, así como de su historial clínico que genera, administra, almacena, modifica y controla la entidad.
iii. Documentación de los respectivos planes de respaldo de la información, contingencia de la operación y continuidad de esta, en la cual se evidencien los procesos a emplear para la evaluación, adquisición, planeación, implementación, monitoreo y gestión de la operación que ingresen a soportar la operación administrativa, contable y de salud, y su plataforma tecnológica, detallando los plazos de implementación y puesta en marcha de dichos planes. La entidad deberá disponer de los manuales técnicos, de usuario y herramientas de entrenamiento en el uso de los sistemas de información, así como mantenerlos en su última versión de actualización.
i) Inventario de sistemas de información que contenga:
i. Inventario de la plataforma tecnológica a nivel de las estaciones cliente en la sede principal y las sucursales, la descripción de su capacidad a nivel de disco duro, memoria y las conexiones de red hacia los servidores en donde se almacena la información que soporta la operación de la entidad en todos sus ámbitos.
ii. Inventario a nivel de servidores, almacenamiento, centros principales y alternos en donde se almacena la plataforma tecnológica.
iii. Inventario a nivel de conexiones de red, su configuración, capacidad y enlaces de comunicación entre la sede principal, sucursales, centros principales y alternos en donde se almacena la plataforma tecnológica.
iv. Inventario del software y su última versión, las respectivas actualizaciones que se encuentre instalado en las estaciones cliente de la sede principal y sucursales, así como de los servidores que soportan la operación y los equipos de comunicaciones, el cual debe encontrarse debidamente licenciado.
v. Inventario de los motores de bases de datos con su respectivo licenciamiento.
vi. Inventario de sus sistemas de información administrativos, contables, manejo de afiliados, beneficiarios y subsidiados, manejo del estado de salud de los afiliados y familias, Sistema que contenga las características socioeconómicas de los afiliados, Sistema de registro y manejo del perfil clínico mínimo de ingreso, Sistema de registro y control de la red de prestadores de servicios de salud, Sistema de atención a usuarios y sistema para manejo de gestión de riesgos estratégicos, operativos, de salud y de seguridad y privacidad de la información.
vii. Inventario de bases de datos en donde se almacenará la información obtenida a través de los sistemas de información descritos en el punto anterior, así como el modelo entidad-relación de estas.
viii. Inventario de salidas y reportes de los subsistemas de información.
j) Documento con el esquema de Gobierno de tecnologías de información, los estándares de integración nominal e interoperabilidad por subsistemas (mínimo debe incluir los subsistemas administrativo, contable y asistencial), y los estándares de reporte para entrega de información a entidades de control y otras entidades.
k) Plan de contingencia, continuidad y los respectivos sistemas de respaldo de información que le permitan a la entidad, garantizar la integridad, confidencialidad y disponibilidad de la información, logrando establecer que la entidad puede continuar su operación ante un daño total o parcial de sus sistemas, destrucción de infraestructura, pérdida de información, robo o daño de sus estaciones cliente, así como regresar a su normal funcionamiento en un tiempo prudencial que no afecte los procesos de atención a la población afiliada.
1.1.3 COMPONENTE ASEGURAMIENTO. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
La solicitud debe incluir los siguientes documentos:
a) Modelo de atención en salud de la entidad que contenga como mínimo los siguientes elementos:
i. Generalidades
- Objetivo, metas e indicadores de medición del modelo.
- Plan de implementación del modelo en los 12 meses posteriores al momento de autorización de la entidad.
- Descripción de las acciones que desarrollará la entidad para garantizar la disponibilidad de información oportuna y de calidad sobre la prestación de servicios de salud de la población afiliada.
- Requerimientos y procesos del sistema de información, describir el componente tecnológico, los datos y fuentes de información necesarios para el desarrollo del modelo que se plantea, incluyendo el estado actual y perspectivas de ajuste que permita solventar las falencias actuales.
ii. Caracterización de la población objetivo:
- Análisis de Mortalidad por grandes causas y causas específicas según subgrupos, mortalidad trazadora y análisis de la letalidad, con el nivel de desagregación territorial y demográfico.
- Análisis de la Morbilidad, análisis de las principales causas de morbilidad atendida, de la morbilidad trazadora y de las patologías y eventos de alto consumo, con el nivel de desagregación territorial y demográfico.
- Caracterización de los determinantes sociales de la salud.
- Definición de las acciones que desarrollará la entidad para realizar la identificación del riesgo en salud de los afiliados; así como de las acciones y los parámetros que utilizará para realizar la clasificación de los riesgos identificados.
- Descripción de las estrategias que desarrollará la entidad para realizar búsqueda activa de afiliados que cuenten con características para ser incluidos en los grupos de riesgo.
- Diferenciar los territorios y grupos poblacionales adaptándose a las condiciones de cada territorio y a las poblaciones en su contexto.
- Identificación de la población por grupo de riesgo; la entidad debe identificar, conocer y priorizar los efectos de salud más relevantes para la población objetivo de la entidad y sus determinantes, incluyendo la definición de las estrategias que desarrollará la entidad para mantener actualizada la información correspondiente a identificación y clasificación de los riesgos.
iii. Rutas Integrales de Atención en Salud:
- Debe describir la progresividad en la implementación de las RIAS de acuerdo con la Resolución 3202 de 2016 y la Resolución 3280 de 2018 o las normas que las modifiquen o sustituyan.
- Establecer los mecanismos de operación que describa una planificación e implementación de las Rutas Integrales de Atención en Salud.
- Establecer los mecanismos de seguimiento y evaluación.
iv. Gestión integral del riesgo en salud:
- Debe establecer un enfoque en el que se coordinen, monitoreen y ajusten todas las acciones planificadas para cada grupo de riesgo definido previamente por la entidad.
- Definir las estrategias o actividades para gestionar los riesgos para la salud del individuo, la familia y la comunidad con el fin de prevenir las enfermedades y los traumatismos.
- Descripción de las acciones que realizará la entidad para promover el autocuidado en sus afiliados.
- Establecer los indicadores que permitan dar seguimiento al proceso de implementación de la gestión del riesgo.
- Descripción de las herramientas de seguimiento, monitoreo y evaluación según los grupos de riesgo previamente priorizados.
v. Redes integrales de prestadores de servicios de salud:
- El resultado de la evaluación de las necesidades frente al recurso humano, técnico, financiero y físico con el que deben contar los proveedores a contratar que garantice una atención oportuna, continua, integral, resolutiva a la población. Esto debe estar reflejado en las políticas de contratación de la entidad, particularmente en la etapa precontractual.
- Establecer los mecanismos, instrumentos y metodologías para el monitoreo continuo y el mejoramiento de la gestión de las redes.
- Definición de las acciones que realizará la entidad para fortalecer el desarrollo de los equipos multidisciplinarios de salud del componente primario, y gradualmente, dentro del prestador primario; los equipos multidisciplinarios de salud deben contar con talento humano capacitado en gestión de riesgos, atención primaria en salud y enfoque de salud familiar.
- Estrategias para garantizar la realización de las actividades, procedimientos e intervenciones de protección específica y detección temprana y la atención de las enfermedades de interés en salud pública.
- Descripción de las estrategias que desarrollará la entidad para realizar el agendamiento estandarizado, oportuno y confiable de citas, así como la referencia y contrarreferencia.
vi. Modelo de contratación y de pago a proveedores
- Descripción de las políticas y los modelos de contratación y pago a proveedores de la entidad acorde con la caracterización poblacional y los grupos de riesgo priorizados.
- Descripción metodológica de las notas técnicas de contratación según modalidades seleccionadas en los cuales los sistemas de pago favorezcan la integralidad y calidad en la atención.
- Definición de los mecanismos, instrumentos y metodologías para el seguimiento a lo establecido en los acuerdos de voluntades.
vii. Seguimiento
- Descripción de las acciones, articuladas al programa de auditorías para el mejoramiento de la calidad que realizará la entidad para monitorear sus procesos, evaluar sus resultados, desarrollar acciones para la mejora continua de los mismos y tomar las decisiones que correspondan.
b) Metodologías utilizadas para la estimación de la población que se pretende afiliar para los primeros tres años.
c) Proyección de la población a afiliar con la desagregación por departamento, municipio, sexo y grupo etario, clasificándolos por zonas dispersas, rurales y urbanas.
d) Relación de la demanda estimada de los servicios de salud, para dar cumplimiento a lo definido en la normatividad vigente, de acuerdo con la estructura del archivo Demanda de Servicios de Salud. Debe incluir como mínimo los servicios requeridos en prevención de la enfermedad y promoción de la salud y los servicios en los primeros tres años para cumplir con el plan de beneficios en la población que se pretende asegurar.
e) Ficha de Indicadores que se utilizarán para hacer el seguimiento a la implementación del modelo de atención que contenga como mínimo las variables de cada indicador, la meta, la descripción y el cálculo.
f) Documentación (Manuales, procesos, procedimientos, formatos y demás documentos) relacionada en el modelo de atención, y adicionalmente los correspondientes con las siguientes actividades relativas al aseguramiento que realizará la entidad.
i. Afiliación, inscripción y reporte de novedades de la entidad.
ii. Planeación integral para la salud, incluyendo la caracterización poblacional, gestión del riesgo, entre otros, acorde con la normatividad vigente en la materia.
iii. Sistema de vigilancia en salud pública.
iv. Recepción, trámite y autorización de servicios médicos, medicamentos e insumos.
v. Referencia y contrarreferencia.
vi. Atención al usuario según modalidad de atención (presencial, virtual web, telefónica).
vii. Recepción, trámite y gestión de peticiones, quejas, reclamos, sugerencias, denuncias y tutelas.
viii. Implementación y fortalecimiento de las asociaciones de usuarios.
ix. Rendición de cuentas.
x. Administración de los recursos.
xi. Régimen de inversión de las reservas técnicas de la EPS.
xii. Compensación de aportes en el régimen contributivo.
xiii. Liquidación y pago de licencias e incapacidades de afiliados a la entidad.
xiv. Planeación, gestión, contratación y pagos de la red de prestadores de servicios.
xv. Detalle de la estructura orgánica y funcional de auditorías que opera hacia el interior de la entidad y hacia las entidades que le proveen bienes y servicios, como mínimo en los aspectos administrativos, financieros, técnico-científicos, de pertinencia y calidad de los servicios.
xvi. Nota técnica de las reservas técnicas de acuerdo con los lineamientos del Capítulo VII del Título II.
g) Manuales de usuario, técnicos y de operación, así como las herramientas de entrenamiento en el uso de sistemas de información para las siguientes actividades:
i. Afiliación
ii. Autorización de servicios
iii. Gestión financiera y contable
iv. Gestión del recaudo de cotizaciones y el cobro de costos compartidos
v. Radicación y trazabilidad de facturas
h) Análisis de competencia y condiciones de mercado en el aseguramiento en salud y en la oferta de servicios que se presentan en el ámbito territorial de la solicitud.
i) Relación de las entidades que conformarán la red de prestadores de servicios de salud, teniendo en cuenta los grupos de riesgo identificados de acuerdo con la caracterización poblacional, el análisis de las necesidades en salud de la población que se propone afiliar en cada territorio y en la capacidad instalada de los prestadores de servicios de salud en los municipios donde solicita autorización para operar, en concordancia con la normatividad vigente. Adicionalmente, la relación de los servicios a contratar con la red de prestadores.
j) Cartas de intención con los proveedores en el ámbito territorial donde opera, o, en caso de que no exista oferta suficiente, relacionar la propia red que servirá para atender a la población que se pretende afiliar.
k) Documento que describa la estructura del Sistema de Gestión de Riesgos de la entidad y el plan de acción para su implementación sobre los riesgos identificados, teniendo en cuenta lo estipulado en la Circular Externa 004 de 2018, sus modificatorias y la normativa vigente. Este documento debe incluir la identificación de todos los riesgos asociados a la operación de la entidad, incluidos los de seguridad y privacidad de la información.
1.1.4 COMPONENTE FINANCIERO. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
La entidad debe demostrar la factibilidad financiera para lo cual debe presentar lo siguiente:
a) Proyecciones del Balance General, del Estado de Resultados y del Presupuesto, trimestral para el primer año y anual para los siguientes cinco (5) años, siguiendo la estructura del Archivo Tipo FT001.
b) Proyección de las condiciones financieras establecidas en la normatividad vigente para los primeros cinco (5) años, siguiendo la estructura del Archivo Tipo FT011.
c) Descripción de las estrategias para garantizar el cumplimiento de las condiciones financieras.
d) Documentación e implementación de la metodología de cálculo de reservas técnicas. La nota técnica deberá presentarse según lo estipulado en el Capítulo VII del Título II de la presente circular.
e) Estados Financieros de constitución de la sociedad.
f) Certificación por parte del revisor fiscal o quien haga sus veces y del representante legal del cumplimiento de las condiciones de capital mínimo y patrimonio adecuado.
g) Acreditación por parte del revisor fiscal o quien haga sus veces del origen de los recursos invertidos.
h) Relación de la composición patrimonial o aportantes de la entidad, independientemente de su figura jurídica. Esta relación debe incluir todos los socios, accionistas, fundadores, cooperados, o el equivalente de la figura jurídica bajo la que se constituya la entidad, siguiendo la estructura del Archivo Tipo GT010. Se exceptúa de este requisito a las cajas de compensación familiar que estén interesadas en operar el aseguramiento obligatorio en salud.
i) Documento con los principales indicadores del proyecto tales como el Valor Presente Neto (VPN), la Tasa Interna de Retorno (TIR), el punto de equilibrio, entre otros necesarios para el análisis de viabilidad financiera.
1.1.5. SOLICITUD DE AUTORIZACIÓN PARA LA OPERACIÓN DE UN NUEVO RÉGIMEN POR PARTE DE LAS EPS CON AUTORIZACIÓN DE OPERACIÓN ACTUALIZADA. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Las entidades que operan como EPS y deseen operar los dos regímenes en el ámbito territorial donde están autorizadas, deben realizar la solicitud, en los primeros quince (15) días del mes, a través del “Módulo de Autorización, Habilitación de EPS y Modificación de capacidad de afiliación”, dispuesto en la página web de esta superintendencia, anexando la siguiente información:
a) Documento que describa el plan de ampliación de la capacidad instalada, tecnológica y de recurso humano requerido para poder operar el nuevo régimen.
b) Relación de los departamentos, distritos y municipios del ámbito territorial donde está autorizada y en los cuales solicita la autorización para operar el nuevo régimen, de acuerdo con la estructura del archivo Modificación Capacidad de Afiliación.
c) Relación de las entidades que conformarán la red de prestadores de servicios de salud, teniendo en cuenta la caracterización poblacional y el análisis de las necesidades en salud de la población que se propone afiliar en cada territorio para cada régimen, y en la capacidad instalada de los prestadores de servicios de salud en los municipios donde solicita autorización para operar, o, en caso de que no exista oferta suficiente relacionar la propia red que servirá para atender a la población que se pretende afiliar, en concordancia con la normatividad vigente. Adicionalmente, la relación de los servicios a contratar con la red de prestadores.
d) Cartas de intención con los proveedores que evidencie la capacidad para ampliar y reorganizar la red de prestadores de servicios de salud a través de la infraestructura existente en el ámbito territorial donde opera, o, en caso de que no exista oferta suficiente, relacionar la propia red que servirá para atender a la población que se pretende afiliar.
e) Reporte de resultados en salud de los últimos tres (3) años, que contenga como mínimo los indicadores para el monitoreo de la calidad en salud, establecidos en la Resolución 256 de 2016 y las que la sustituyan o modifiquen.
f) Proyecciones del Balance General, del Estado de Resultados y del Presupuesto para el nuevo régimen, trimestral para el primer año y anual para los siguientes cinco (5) años. Las proyecciones del Balance General y del Estado de Resultados deben seguir la estructura del Archivo Tipo FT001.
g) Proyección de las condiciones financieras establecidas en la normatividad vigente para los primeros cinco (5) años, siguiendo la estructura del Archivo Tipo FT011.
h) Certificado firmado por el revisor fiscal y el representante legal que acredite el capital adicional para el cumplimiento de las condiciones de habilitación financiera de las EPS.
i) El documento que acredite que ha incorporado la administración y operación de los dos regímenes de aseguramiento, de conformidad con su naturaleza jurídica.
j) Documentación de los procesos propios de la entidad mediante los cuales se garantizará a los afiliados del Régimen Contributivo el reconocimiento de las prestaciones económicas de conformidad con la normatividad vigente.
k) Constancia de la publicación de un aviso sobre la intención de obtener la autorización de funcionamiento en el régimen solicitado, en un diario de amplia circulación nacional, el cual debe contener, el nombre de la entidad, el monto del capital adicional y el ámbito territorial de la operación de la entidad.
Las entidades que se encuentran autorizadas en alguno de los dos regímenes y soliciten autorización de funcionamiento para el otro, deben cumplir con las condiciones de habilitación y permanencia en el régimen en el que operan al momento de la solicitud y no pueden tener medidas administrativas especiales impuestas por la Superintendencia Nacional de Salud o encontrarse incursas en las medidas establecidas en el artículo 113 del Estatuto Orgánico del Sistema Financiero, y en caso de haber sido objeto de estas últimas, debe haber transcurrido por lo menos doce (12) meses desde su levantamiento.
1.2. HABILITACIÓN DE LAS ENTIDADES PROMOTORAS DE SALUD (EPS). <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Las EPS deberán operar el aseguramiento con el propósito de disminuir la ocurrencia de riesgos que comprometan la salud de la población afiliada, el funcionamiento de la entidad y su sostenibilidad. Las entidades deberán disponer de la documentación y soportes de implementación y gestión de lo estipulado en la normatividad vigente.
1.2.1. HABILITACIÓN DE LAS EPS NO INDÍGENAS. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
La Superintendencia Nacional de Salud programará las visitas correspondientes para el seguimiento a las condiciones de habilitación y permanencia de las EPS que se autorizaron por primera vez y de las que se les actualizó la autorización de funcionamiento. Una vez esta Superintendencia notifique la fecha de visita, las entidades tendrán máximo cinco (5) días hábiles para radicar, a través del “Módulo de Autorización, Habilitación de EPS y Modificación de capacidad de afiliación” lo siguiente:
1.2.1.1. Componente jurídico
Las Entidades deberán reportar, cada vez que sea necesario con el fin de mantener actualizado lo siguiente:
a) Certificado de existencia y representación legal acorde con la naturaleza jurídica que adopte la entidad.
b) Las Cajas de Compensación Familiar, las entidades de economía solidaria y las entidades aseguradoras de vida, deberán mantener actualizada la certificación vigente que dé cuenta de su existencia y representación legal, expedida por la respectiva Superintendencia que ejerza su vigilancia y control, según la naturaleza de la entidad.
1.2.1.2 Componente administrativo
Las Entidades deberán remitir a esta Superintendencia lo siguiente:
a) Documento con la estructura de la unidad a cargo de los sistemas de información con los perfiles de los responsables.
b) Inventario de sistemas de información que contenga:
i. Inventario de la plataforma tecnológica a nivel de las estaciones cliente en la sede principal y las sucursales, la descripción de su capacidad a nivel de disco duro, memoria y las conexiones de red hacia los servidores en donde se almacena la información que soporta la operación de la entidad en todos sus ámbitos.
ii. Inventario a nivel de servidores, almacenamiento, centros principales y alternos en donde se almacena la plataforma tecnológica.
iii. Inventario a nivel de conexiones de red, su configuración, capacidad y enlaces de comunicación entre la sede principal, sucursales, centros principales y alternos en donde se almacena la plataforma tecnológica.
iv. Inventario del software y su última versión, las respectivas actualizaciones que se encuentre instalado en las estaciones cliente de la sede principal y sucursales, así como de los servidores que soportan la operación y los equipos de comunicaciones, el cual debe encontrarse debidamente licenciado.
v. Inventario de los motores de bases de datos con su respectivo licenciamiento.
vi. Inventario de los sistemas de información administrativos, contables, manejo de afiliados, beneficiarios y subsidiados, manejo del estado de salud de los afiliados y familias, Sistema que contenga las características socioeconómicas de los afiliados, Sistema de registro y manejo del perfil clínico mínimo de ingreso, Sistema de registro y control de la red de prestadores de servicios de salud, Sistema de atención a usuarios y sistema para manejo de gestión de riesgos estratégicos, operativos, de salud y de seguridad y privacidad de la información.
vii. Inventario de bases de datos en donde se almacenará la información obtenida a través de los sistemas de información descritos en el punto anterior, así como el modelo entidad-relación de estas.
viii. Inventario de salidas y reportes de los subsistemas de información.
1.2.1.3. Componente aseguramiento
Las entidades deben contar con procesos propios y talento humano para la operación del aseguramiento en salud centrado en la representación del afiliado, la gestión integral del riesgo en salud y la articulación de una red integral de prestadores de servicios de salud.
La entidad debe remitir a esta Superintendencia lo siguiente:
a) Documentación, implementación y evaluación de procesos y herramientas para el agendamiento estandarizado, oportuno y confiable de citas, conforme a la normatividad vigente.
b) Manual de contratación con sus procesos y procedimientos de acuerdo con la normatividad vigente.
c) Relación de las entidades que conforman la red de prestadores de servicios de salud, teniendo en cuenta la caracterización poblacional, los grupos de riesgo identificados y en la capacidad instalada de los prestadores de servicios de salud en los municipios donde opera, en concordancia con la normatividad vigente. Adicionalmente, la relación de los servicios a contratar con la red de prestadores.
d) Los contratos con prestadores de servicios de salud siguiendo la normatividad vigente, con sus respectivos soportes.
e) Relación de la demanda de los servicios de salud cubiertos por la EPS, para dar cumplimiento a lo definido en la normatividad vigente, de acuerdo con la estructura del archivo Demanda de servicios de salud.
f) Relación de la referencia y contrarreferencia, a través del Archivo Tipo ST012.
Las Entidades deberán contar con un Sistema de Gestión Integral del Riesgo implementado, de acuerdo con los lineamientos de la Circular Externa 004 de 2018 expedida por esta Superintendencia y la normatividad vigente. Con respecto a la gestión integral del riesgo en salud, el marco de referencia lo constituyen la Ley 1751 de 2015, el artículo 65 de la Ley 1753 del 2015, el Plan Decenal de Salud Pública vigente, la Política de Atención Integral en Salud y la Circular Externa 004 de 2018, o las normas que los modifiquen o sustituyan.
1.2.1.4. Componente financiero
La entidad debe presentar la siguiente documentación relacionada con los recursos invertidos en la entidad:
a) Certificación del Revisor Fiscal de los recursos recibidos e invertidos por la entidad, desde la creación con sus fuentes en el primer reporte y posteriormente con periodicidad anual.
La información financiera objeto de análisis y resultados, será tomada de los reportes realizados a través de los anexos técnicos de la presente circular.
1.2.2. HABILITACIÓN DE LAS EPS INDÍGENAS - EPSI. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Las nuevas entidades que deseen obtener la habilitación como EPS indígena - EPSI, deberán radicar ante la Superintendencia Nacional de Salud, en los primeros quince (15) días del mes, la solicitud de habilitación de funcionamiento mediante carta firmada por el representante legal, a través del “Módulo de Autorización, Habilitación de EPS y Modificación de capacidad de afiliación”, dispuesto en la página web de esta Superintendencia, anexando lo siguiente:
1.2.2.1. Componente jurídico
La solicitud deberá contar con los siguientes documentos:
a) Certificado de existencia y representación legal acorde con la naturaleza jurídica que adopte la entidad y contar con una razón social que la identifique como Entidad Promotora de Salud Indígena; para ello adicionará a su razón social la sigla “EPS Indígena”. Para tales efectos el Ministerio del Interior expedirá el certificado de registro en donde aparezca con claridad el nombre completo de la entidad, su representante legal, ubicación geográfica, domicilio principal, fecha de constitución y órganos de Dirección y Administración.
b) Estatutos de creación de la entidad acorde con la naturaleza jurídica adoptada, los cuales deben incluir por lo menos lo siguiente:
i. Objeto social como entidad responsable del aseguramiento.
ii. Funciones indelegables del aseguramiento en salud.
c) Declaración juramentada de los miembros de juntas directivas, representantes legales y revisores fiscales. Declaración juramentada de inhabilidades e incompatibilidades de los socios, accionistas, asociados, directores, representantes legales y revisores fiscales.
1.2.2.2. Componente administrativo
Las Entidades deberán remitir a esta Superintendencia lo siguiente:
a) Organigrama de la Entidad
b) Mapa de Procesos
c) Manual de procesos y procedimientos
d) Manual de funciones
e) Solicitudes de las comunidades indígenas interesadas en afiliarse colectivamente en las EPS indígenas
f) Guía para la concertación de las estrategias y acciones en salud con las autoridades indígenas de los pueblos donde la EPS indígena opera.
g) Actas de asambleas comunitarias donde se expliquen los planes de beneficios, deberes y derechos de la población afiliada, de acuerdo con las particularidades de cada EPS indígena.
h) Documento con la estrategia de participación ciudadana, que incluya los medios de difusión y comunicación de temas de interés para los usuarios como la red de prestación de servicios de salud.
i) Conformación del comité técnico científico en los términos del Decreto 1848 de 2017, o las normas que lo sustituyan o modifiquen.
j) Inventario de sistemas de información que contenga:
i. Inventario de la plataforma tecnológica a nivel de las estaciones cliente en la sede principal y las sucursales, la descripción de su capacidad a nivel de disco duro, memoria, conexiones de red, planta de servidores, almacenamiento, centros principales y alternos en donde se almacena la plataforma tecnológica.
ii. Inventario del software.
iii. Inventario de sus sistemas de información administrativos, contables, manejo de afiliados, beneficiarios y subsidiados, manejo del estado de salud de los afiliados y familias, Sistema que contenga las características socioeconómicas de los afiliados, Sistema de registro y manejo del perfil clínico mínimo de ingreso, Sistema de registro y control de la red de prestadores de servicios de salud, Sistema de atención a usuarios y sistema para manejo de gestión de riesgos estratégicos, operativos, de salud y de seguridad y privacidad de la información.
iv. Inventario de bases de datos en donde se almacenará la información obtenida a través de los sistemas de información descritos en el punto anterior, así como el modelo entidad-relación de estas.
v. Inventario de salidas y reportes de los subsistemas de información.
k) Documento con el esquema de Gobierno de tecnologías de información, los estándares de integración nominal e interoperabilidad por subsistemas (mínimo debe incluir los subsistemas administrativo, contable y asistencial), y los estándares de reporte para entrega de información a entidades de control y otras entidades.
1.2.2.3. Componente aseguramiento
Las entidades deben contar con procesos propios y talento humano para la operación del aseguramiento en salud centrado en la representación del afiliado, la gestión integral del riesgo en salud y la articulación de una red integral de prestadores de servicios de salud.
La entidad debe remitir a esta Superintendencia lo siguiente:
a) Modelo de atención en salud de la entidad que contenga como mínimo los siguientes elementos:
i. Generalidades
- Objetivo, metas e indicadores de medición de las mismas.
- Plan de implementación del modelo en los 12 meses posteriores al momento de habilitación de la entidad.
- Descripción de las acciones que desarrollará la EPS para garantizar la disponibilidad de información oportuna y de calidad sobre la prestación de servicios de salud de la población afiliada.
- Requerimientos y procesos del sistema de información, describir el componente tecnológico, los datos y fuentes de información necesarios para el desarrollo del modelo que se plantea, incluyendo el estado actual y perspectivas de ajuste que permita solventar las falencias actuales.
ii. Caracterización de la población: este elemento debe desarrollar como contenidos mínimos
- Análisis de Mortalidad por grandes causas y causas específicas según subgrupos, mortalidad trazadora y análisis de la letalidad, con el nivel de desagregación territorial y demográfico.
- Análisis de la Morbilidad, análisis de las principales causas de morbilidad atendida, de la morbilidad trazadora y de las patologías y eventos de alto consumo, con el nivel de desagregación territorial y demográfico.
- Caracterización de los determinantes sociales de la salud.
- Definición de las acciones que desarrollará la EPS para realizar la identificación del riesgo en salud de los afiliados; así como de las acciones y los parámetros que utilizará para realizar la clasificación de los riesgos identificados.
- Descripción de las estrategias que desarrollará la EPS para realizar búsqueda activa de afiliados que cuenten con características para ser incluidos en los grupos de riesgo.
- Diferenciar los territorios y grupos poblacionales adaptándose a las condiciones de cada territorio y a las poblaciones en su contexto.
- Identificación de la población por grupo de riesgo; la EPS debe identificar, conocer y priorizar los efectos de salud más relevantes para la población afiliada a la EPS y sus determinantes, incluyendo la definición de las estrategias que desarrollará la entidad para mantener actualizada la información correspondiente a identificación y clasificación de los riesgos.
iii. Gestión integral del riesgo en salud
- Debe establecer un enfoque en el que se coordinen, monitoreen y ajusten todas las acciones planificadas para cada grupo de riesgo definido previamente por la EPS.
- Definir las estrategias o actividades para gestionar los riesgos para la salud del individuo, la familia y la comunidad con el fin de prevenir las enfermedades y los traumatismos.
- Descripción de las acciones que realizará la entidad para promover el autocuidado en sus afiliados.
- Establecer los indicadores que permitan dar seguimiento al proceso de implementación de la gestión del riesgo.
- Descripción de las herramientas de seguimiento, monitoreo y evaluación según los grupos de riesgo previamente priorizados.
iv. Modelo de contratación y de pago a proveedores
- Descripción de las políticas y los modelos de contratación y pago a proveedores de la EPS acorde con la caracterización poblacional y los grupos de riesgo priorizados.
- Descripción metodológica de las notas técnicas de contratación según modalidades seleccionadas en los cuales los sistemas de pago favorezcan la integralidad y calidad en la atención.
- Definición de los mecanismos, instrumentos y metodologías para el seguimiento a lo establecido en los acuerdos de voluntades.
v. Seguimiento
- Descripción de las acciones, articuladas al programa de auditorías para el mejoramiento de la calidad que realizará la EPS para monitorear sus procesos, evaluar sus resultados, desarrollar acciones para la mejora continua de los mismos y tomar las decisiones que correspondan.
b) Documentación (Manuales, procesos, procedimientos, formatos y demás documentos) relacionados en el modelo de atención, y los correspondientes con las siguientes actividades relativas al aseguramiento que realizará la entidad.
i. Afiliación, inscripción y reporte de novedades de la entidad.
ii. Planeación integral para la salud, incluyendo la caracterización poblacional, gestión del riesgo, entre otros, acorde con la normatividad vigente en la materia.
iii. Sistema de vigilancia en salud pública
iv. Recepción, trámite y autorización de servicios médicos, medicamentos e insumos.
v. Referencia y contrarreferencia.
vi. Atención al usuario según modalidad de atención (presencial, virtual web, telefónica).
vii. Recepción, trámite y gestión de peticiones, quejas, reclamos, sugerencias, denuncias y tutelas.
viii. Implementación y fortalecimiento de las asociaciones de usuarios.
ix. Rendición de cuentas.
x. Administración de los recursos.
xi. Régimen de inversión de las reservas técnicas de la EPS.
xii. Planeación, gestión, contratación y pagos de la red de prestadores de servicios.
xiii. Metodología para el cálculo de las reservas técnicas.
c) Ficha de Indicadores que se utilizarán para hacer el seguimiento a la implementación del modelo de atención que contenga como mínimo las variables de cada indicador, la meta, la descripción y el cálculo.
d) Manual de contratación con sus procesos y procedimientos de acuerdo con la normatividad vigente.
e) Relación de las entidades que conforman la red de prestadores de servicios de salud, teniendo en cuenta la caracterización poblacional, los grupos de riesgo identificados y en la capacidad instalada de los prestadores de servicios de salud en los municipios donde opera, en concordancia con la normatividad vigente. Adicionalmente, la relación de los servicios a contratar con la red de prestadores. Relacionar dicha información a través de los Archivos Tipo ST010 y ST011.
1.2.2.4. Componente financiero
Las EPSI deberán cumplir con un patrimonio mínimo y un margen de solvencia que garanticen una viabilidad económica y financiera de la entidad.
La entidad debe demostrar la factibilidad financiera para lo cual debe presentar lo siguiente:
a) Proyecciones del Balance General, del Estado de Resultados y del Presupuesto, trimestral para el primer año y anual para los siguientes cinco (5) años.
b) Proyección de las condiciones financieras establecidas en la normatividad vigente para los primeros cinco (5) años, siguiendo la estructura del Archivo Tipo FT011.
c) Descripción de las estrategias para garantizar el cumplimiento de las condiciones financieras.
d) Documentación e implementación de la metodología de cálculo de reservas técnicas. Incluyendo la base de datos y los resultados obtenidos de la implementación de la metodología.
e) Estados Financieros de constitución de la sociedad siguiendo la estructura del Archivo Tipo FT001.
f) Certificación por parte del revisor fiscal o quien haga sus veces y del representante legal del cumplimiento de las condiciones de capital mínimo y patrimonio adecuado.
g) Acreditación por parte del revisor fiscal o quien haga sus veces del origen de los recursos.
h) Certificado por parte del revisor fiscal o quien haga sus veces de la cuenta contable y financiera a nombre de la EPS Indígena, la cual debe ser constituida independiente del resto de las rentas y bienes de la Asociación de Cabildos y/o Autoridades Tradicionales Indígenas. En ningún caso los recursos de la EPS-S EPS Indígena podrán confundirse o utilizarse para objetivos distintos a los previstos por el régimen de Seguridad Social en Salud.
1.2.2.4.1. Condiciones financieras
- Patrimonio Mínimo: El patrimonio mínimo deberá ser equivalente al valor de 150 smlmv por cada 5.000 subsidios administrados, no se podrá exigir un patrimonio mínimo superior a 7.000 smlmv, a 31 de diciembre de 2021 el límite será de 10.000 smlmv.
El patrimonio mínimo podrá estar compuesto por los aportes de las comunidades, las donaciones recibidas y los excedentes que logre capitalizar. Los bienes que se aporten en especie solamente se computarán hasta por un valor que en ningún caso podrá superar el cincuenta por ciento (50%) del capital mínimo exigido. Según lo descrito en el artículo 2.5.2.4.4. Capital Social del Decreto 780 de 2016.
Con el fin de evaluar el patrimonio mínimo, se utilizará la información reportada en el Archivo Tipo “FT001 - Catálogo de información financiera” de la siguiente manera:
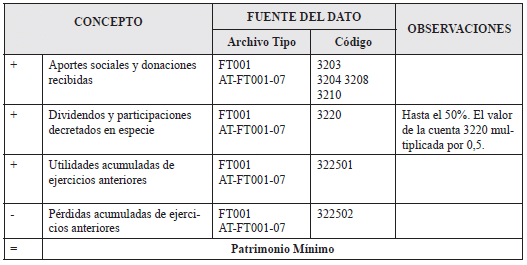
- Margen de Solvencia: Con el fin de evaluar el margen de solvencia, las Entidades Promotoras de Salud Indígenas - EPSI, deberán diligenciar y enviar el Archivo Tipo “FT018 - Posición de Liquidez”. Este reporte lo deberá realizar mensualmente por medio de la plataforma NRVCC.
Se evaluará que la brecha a 30 días del formato, “FT018 - Posición de Liquidez”, sea positiva para el cumplimiento de este indicador.
- Reserva técnica: Mensualmente la entidad deberá constituir y mantener la reserva técnica por:
-- Autorización de servicios: corresponde al valor de las autorizaciones expedidas y no cobradas. Se debe registrar el 100% del valor estimado de la obligación.
Esta reserva se debe constituir individualmente para todas y cada una de las autorizaciones al momento de expedirlas y su valor se determinará como el costo estimado de la obligación, puede usarse el valor de la tarifa del servicio o el valor calculado en función de la experiencia de la entidad.
Esta reserva se liberará en los siguientes casos:
-- Al momento de recibir la factura o cuenta de cobro de la prestación autorizada.
-- En caso de no haberse radicado la factura o cuenta de cobro por la prestación autorizada, dentro de los cinco (5) meses siguientes a la fecha de emisión de la autorización.
-- Por servicios cobrados: Corresponde al valor total de la factura o cuenta de cobro presentadas a la EPS. Se debe registrar el 100% del valor total de la factura o cuenta de cobro. Esta reserva se debe mantener hasta que se extinga completamente la obligación correspondiente a la factura.
Para el caso de contratos por capitación, mensualmente deberá registrar el valor equivalente a un mes de vigencia del contrato.
Si al momento de recibir la factura o cuenta de cobro, existe reserva por autorización de servicios, asociada a la prestación que se está facturando, se debe liberar la reserva por servicios autorizados y se debe constituir la reserva por servicios cobrados.
En caso de haberse realizado un pago (parcial o total), de la reserva de servicios cobrados asociada a la factura, se liberará el monto correspondiente al pago; el saldo restante se mantendrá como reserva.
Estas reservas deben verse reflejadas en el reporte FT001 - Catálogo de información financiera. En los conceptos 279021, 279023 del catálogo AT-FT001-07. Las entidades cuentan con un año, a partir de la expedición de la presente circular, para que ajusten sus sistemas de información de tal forma que cuenten con información al nivel de detalle de los servicios y la trazabilidad a estos.
- Inversiones: Deberá invertir el valor de la reserva técnica en un monto igual al 100% del total correspondiente al mes inmediatamente anterior, disminuido en el promedio del giro directo de los últimos seis meses.
Para la evaluación del cumplimiento de estas inversiones que respaldan las reservas técnicas, se tendrá en cuenta lo reportado en los Archivos Tipo FT001 - Catálogo de información financiera, FT006 - Bancos y Carteras Colectivas y FT007 - Control de Inversiones Inscritas en el Mercado de Valores de Colombia, los cuales reportan mensualmente las entidades.
El descuento que se realice a las inversiones por el valor promedio del giro directo de los últimos seis meses se verificará con la información que la ADRES reporte ante esta Superintendencia.
1.3. SISTEMA DE PETICIONES, QUEJAS, RECLAMOS, SOLICITUDES Y DENUNCIAS (PQRSD). <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Las entidades responsables del aseguramiento en salud deberán garantizar la implementación de un sistema estandarizado de recepción, análisis y resolución de peticiones, quejas, reclamos, solicitudes y denuncias que permita el acceso permanente a las mismas por parte de las entidades que ejercen inspección, vigilancia y control en el sistema, de conformidad con lo estipulado en el Capítulo Primero del Título VII de la Circular Única y en la normatividad vigente.
1.4. GOBIERNO ORGANIZACIONAL Y BUENAS PRÁCTICAS. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
La Superintendencia Nacional de Salud emitió como buenas prácticas de gobierno organizacional aquellas contenidas en la Circular Externa 007 de 2017, las cuales son de adopción voluntaria por parte de las EPS, quienes deben contar con un código de conducta y buen gobierno. No obstante, las EPS no indígenas deben cumplir con las medidas del código de conducta y de buen gobierno que son de obligatorio cumplimiento y están contenidas en el Capítulo 1 numeral 3 de la Circular Externa 004 de 2018 la cual modifica a la Circular Externa 007 de 2017.
1.4.1. Rendición de cuentas y revelación de información
Las EPS deberán realizar audiencias de rendición de cuentas independientes, teniendo en cuenta como mínimo lo estipulado en el numeral 2* del Capítulo segundo del Título VII de la Circular Única y las medidas de la Circular Externa 007 de 2017 Código de Conducta y de Buen Gobierno frente al público en general, a las autoridades locales o territoriales en salud, y organismos de control.
1.5. INCUMPLIMIENTO DE LAS CONDICIONES DE AUTORIZACIÓN, HABILITACIÓN Y PERMANENCIA. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Esta superintendencia evaluará la gravedad del incumplimiento de las condiciones de autorización, habilitación y permanencia y aplicará amonestación escrita, multa o revocatoria de la autorización de funcionamiento, de conformidad con la graduación de las sanciones establecidas en la reglamentación vigente sobre la materia y a los análisis realizados por la misma.
1.6. REVOCATORIA DE LA AUTORIZACIÓN DE FUNCIONAMIENTO. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Esta superintendencia revocará, de forma parcial o total, la autorización de funcionamiento de las entidades cuando se verifique la existencia de alguna de las causales contempladas en la normatividad vigente, garantizando el debido proceso. En el caso de las EPS indígenas la revocatoria se hará sobre la habilitación de la entidad, de acuerdo con lo establecido en el artículo 2.5.2.4.2.15 del Decreto 780 de 2016 o las normas que las modifiquen o sustituyan.
Las entidades no indígenas a las que le fuere revocada totalmente la autorización de funcionamiento en el marco de lo dispuesto por el ordenamiento legal o por incumplir cualquiera de las condiciones previstas en el Capítulo 3 del Título 2 de la Parte 5 del Decreto único 780 de 2016 y la Resolución 2515 de 2018 o las normas que las modifiquen o sustituyan, no podrán administrar recursos ni ofrecer el Plan de Beneficios en Salud y deberán abstenerse de ofrecer estos servicios, sin perjuicio de las sanciones en materia administrativa, fiscal, civil y penal a que hubiere lugar. Las entidades a las cuales les haya sido revocada su autorización de funcionamiento no podrán solicitar nuevas autorizaciones en un lapso de tres (3) años posteriores a la fecha de traslado efectivo de la totalidad de la población afiliada.
1.7. RETIRO VOLUNTARIO Y CAPACIDAD DE AFILIACIÓN. <Subnumeral modificado por la Circular 8 de 2018>
Las EPS podrán solicitar a la Superintendencia Nacional de Salud el retiro total o parcial de la autorización, siempre y cuando hayan operado el aseguramiento en salud de forma continua por un (1) año en el ámbito territorial autorizado del cual deseen retirarse e informen su intención ante esta superintendencia, a las entidades territoriales respectivas y a sus afiliados con al menos cuatro (4) meses de antelación y cumplir con los requisitos dispuestos en el numeral 1.7.2.3 de la presente sección.
En aras de garantizar la continuidad y adecuada prestación del servicio, así como el derecho a la libre elección de los afiliados, esta superintendencia podrá negar el retiro voluntario o condicionar a una transición.
La EPS que se haya retirado voluntariamente de un departamento, distrito o municipio, no podrá solicitar una nueva autorización de funcionamiento en el mismo lugar en un plazo menor a los doce (12) meses siguientes a la fecha de traslado efectivo de la totalidad de la población afiliada, salvo en las circunstancias de interés especial que determine el Ministerio de Salud y Protección Social.
1.7.2. CAPACIDAD DE AFILIACIÓN.
Es el número estimado de afiliados que las Entidades Promotoras de Salud (EPS), están en capacidad de atender en condiciones de calidad y oportunidad conforme a su red integral de prestadores de servicios de salud, su infraestructura administrativa y su capacidad técnico-científica y financiera, garantizando la oportuna y eficiente prestación de los servicios de salud contenidos en el plan de beneficios en el ámbito geográfico autorizado.
Toda EPS, debe contar con una infraestructura técnica, financiera y administrativa, y con la red integral de prestadores de servicios de salud que se adecúe a su población afiliada para poder brindar unos servicios con calidad, oportunidad y eficiencia. En la medida que se modifique la afiliación de la población, la entidad debe ajustar su capacidad técnica, financiera, administrativa y de la red integral de prestadores de servicios de salud. Corresponde a esta superintendencia, de conformidad con la normatividad vigente, ejercer tanto el control previo como el control posterior a las modificaciones de afiliación realizadas por las EPS, de acuerdo con el régimen de autorización aplicado.
En ningún caso, las EPS podrán negar la inscripción de las personas argumentando limitaciones a su capacidad de afiliación, para lo cual deberán aplicar la autorización general cuando la entidad ha superado su capacidad autorizada.
1.7.2.1. CLASES DE MODIFICACIONES A LA CAPACIDAD DE AFILIACIÓN. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Para efectos de lo previsto en la presente circular, las modificaciones a la capacidad de afiliación autorizada por la Superintendencia Nacional de Salud se clasifican en las siguientes clases:
a) Geográfica: Se presenta una modificación geográfica a la capacidad de afiliación autorizada, cuando una EPS pretenda adelantar sus actividades de afiliación y prestación de servicios, en municipios no autorizados previamente, o desee retirar su capacidad de afiliación autorizada en municipios previamente autorizados en los que no estén operando; es decir, sin que implique realizar asignación de afiliados.
b) Poblacional: Se presenta una modificación poblacional a la capacidad de afiliación autorizada, cuando una EPS pretenda ampliar o disminuir su capacidad de afiliación en uno o más municipios autorizados previamente, modificando la capacidad total autorizada sin que implique realizar asignación de afiliados.
c) Redistribución: Se presenta una redistribución de la capacidad de afiliación autorizada, cuando una EPS, sin aumentar o disminuir la capacidad total autorizada, modifica la capacidad de afiliación en los municipios autorizados previamente, sin que implique realizar asignación de afiliados.
d) Retiro parcial: Se presenta un retiro parcial cuando una EPS solicita retirarse de la operación en uno o más de los municipios o departamentos donde está operando, que implique realizar asignación de afiliados.
e) Mixta: Se presenta una modificación mixta a la capacidad de afiliación autorizada, cuando en forma simultánea, una solicitud de modificación se enmarque en dos o más tipos de modificación de las antes descritas.
1.7.2.2. REGÍMENES DE AUTORIZACIÓN. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Las modificaciones a la capacidad de afiliación geográfica, poblacional, mixta, de redistribución o retiro parcial estarán sujetas a dos regímenes de autorización, así:
1.7.2.2.1. RÉGIMEN DE AUTORIZACIÓN GENERAL. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Están sujetas al régimen de autorización general las modificaciones a la capacidad de afiliación, referentes al aumento poblacional o de cobertura geográfica en otros municipios o departamentos o de redistribución en municipios autorizados siempre y cuando la EPS no se encuentre en causal de disolución o liquidación, o de revocatoria o suspensión del certificado de autorización o de habilitación.
1.7.2.2.2. RÉGIMEN DE AUTORIZACIÓN PREVIA. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Está sujeta al régimen de autorización previa toda disminución de la capacidad de afiliación de carácter poblacional o de cobertura geográfica y retiro parcial. También aplicará este régimen cuando la EPS no cumpla los criterios para acceder al régimen de autorización general, cuando la entidad se encuentre sometida a algún plan de desempeño o de instrucciones emitidas por algún organismo de inspección, vigilancia y control o cuando así lo disponga la Superintendencia Nacional de Salud.
1.7.2.3. REQUISITOS PARA MODIFICAR LA CAPACIDAD DE AFILIACIÓN. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
1.7.2.3.1. REQUISITOS PARA LA APLICACIÓN DEL RÉGIMEN DE AUTORIZACIÓN GENERAL. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
La EPS deberá radicar ante la Superintendencia Nacional de Salud, en los primeros quince (15) días del mes, las modificaciones a la capacidad de afiliación realizadas en el mes inmediatamente anterior, carta firmada por el representante legal de la EPS informando la clase de modificación a la capacidad de afiliación realizada según la clasificación establecida en esta circular, a través del “Módulo de Autorización, Habilitación de EPS y Modificación de capacidad de afiliación”, dispuesto en la página web de esta superintendencia, anexando lo siguiente:
a) Relación por departamento y municipio del número total de afiliados incluyendo los que han incrementado, de acuerdo con la estructura del archivo Modificación Capacidad de afiliación.
b) Relación de entidades que conforman la red de prestadores de servicios de salud, actualizada. Adicionalmente, la relación de los servicios a contratar con la red de prestadores. Relacionar dicha información a través de los Archivos Tipo ST010 y ST011.
c) Documento del sistema de referencia y contrarreferencia actualizado de acuerdo con la nueva capacidad, que utiliza la entidad por municipio, describiendo claramente el procedimiento de direccionamiento de usuarios dentro de la red de servicios y de acuerdo con la complejidad de servicios requeridos por los usuarios (ambulatorio, urgencias y hospitalario).
d) Documento de descripción de la estructura organizacional, acorde con la modificación realizada, conforme al siguiente orden:
i. Relación de sedes regionales, departamentales o municipales.
ii. Relación funcional entre la sede central y las nuevas sedes.
iii. Extensión del sistema de información requerido a las nuevas sedes. Sistema de atención a usuarios (orientación, citas, quejas, etc.) por municipios. En caso de que no se haya realizado una ampliación en la estructura organizacional, este documento debe justificar dicha decisión.
1.7.2.3.2. REQUISITOS PARA LA APLICACIÓN DEL RÉGIMEN DE AUTORIZACIÓN PREVIO. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Radicar ante la Superintendencia Delegada para la Supervisión Institucional, en los primeros quince (15) días del mes, carta firmada por el representante legal de la EPS, solicitando la clase de modificación a la capacidad de afiliación realizada de acuerdo con la clasificación establecida en el numeral 1.7.1 de esta circular, a través del “Módulo de Autorización, Habilitación de EPS y Modificación de capacidad de afiliación”, dispuesto en la página web de esta superintendencia, anexando lo siguiente:
a) Certificado de existencia y representación legal.
b) Relación por departamento y municipio del número total de afiliados que proyecta tener, de acuerdo con la estructura del archivo Modificación Capacidad de afiliación.
c) Relación de entidades que conforman la red potencial de prestadores de servicios de salud y proveedores de insumos y medicamentos. Adicionalmente, la relación de los servicios a contratar con la red de prestadores.
d) Documento del sistema de referencia y contrarreferencia que potencialmente utilizará la entidad por municipio, describiendo claramente el procedimiento de direccionamiento de usuarios dentro de la red de servicios y según los servicios requeridos por los usuarios (ambulatorio, urgencias y hospitalario). Este documento debe ser ajustado de acuerdo con la nueva capacidad de afiliación esperada.
e) Reporte de resultados en salud de los últimos tres (3) años, de acuerdo con los indicadores presentados en el modelo de atención en salud y los establecidos en la Resolución 256 de 2016 y las que la sustituyan o modifiquen.
f) Descripción de la ampliación en la estructura organizacional, acorde a la nueva capacidad esperada conforme al siguiente orden:
i. Relación de sedes regionales, departamentales o municipales.
ii. Relación funcional entre la sede central y las nuevas sedes.
iii. Extensión del sistema de información requerido a las nuevas sedes. Sistema de atención a usuarios (orientación, citas, quejas, etc.) por municipios. En caso de que no se haya realizado una ampliación en la estructura organizacional, este documento debe justificar dicha decisión.
g) Proyecciones del balance general, del estado de resultados y del presupuesto acorde a la modificación de capacidad de afiliación solicitada, trimestral para el primer año y anual para los siguientes cinco (5) años.
h) Proyección de las condiciones financieras establecidas en la normatividad vigente para los primeros cinco (5) años, siguiendo la estructura del Archivo Tipo FT011.
i) Documento con las estrategias a adoptar para el cumplimiento de las condiciones financieras establecidas en el Decreto 780 de 2016 y sus modificatorias.
j) Estimativo de la demanda de los servicios de salud cubiertos por la EPS, de acuerdo con la estructura del archivo Demanda de servicios de salud.
1.7.2.3.3. DISMINUCIÓN DE CAPACIDAD CON ASIGNACIÓN DE AFILIADOS. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Si la EPS solicita la disminución de la capacidad de afiliación de carácter poblacional o de cobertura geográfica y/o retiro parcial, que implique asignación de afiliados, deberá presentar:
a) La relación por departamento y municipio del número total de afiliados a disminuir, de acuerdo con la estructura del archivo Modificación Capacidad de afiliación.
b) Documento donde se explique la motivación y causas de la solicitud de disminución de la capacidad de afiliados.
c) Relación por municipio, diagnóstico y servicio de toda la población afiliada de los últimos 12 meses.
d) Análisis del efecto de la solicitud en la red de prestación de servicios, teniendo en cuenta la modificación que se reflejará en la oferta de atención de servicios de salud del territorio. Este análisis debe incluir el estado y el plan de acción de la cartera con los proveedores del territorio donde pretende realizar el trámite.
e) Reporte de resultados en salud de los últimos tres (3) años, de acuerdo con los indicadores presentados en el modelo de atención en salud y los establecidos en la Resolución 256 de 2016 y las que la sustituyan o modifiquen.
1.8 ASPECTOS ADICIONALES DE PAUTAS PUBLICITARIAS PARA LAS ENTIDADES PROMOTORAS DE SALUD. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Las Entidades Promotoras de Salud en sus pautas publicitarias deberán tener en cuenta las pautas indicadas en el capítulo segundo del Título I de esta Circular, así como los siguientes aspectos:
1.8.1. Se considera indispensable que las características jurídicas, económicas o financieras de los productos que se pretendan promover sean ciertas y comprobables, y que en ningún momento estén en desacuerdo con la realidad financiera, jurídica y técnica de la entidad y de las personas prestadoras del servicio. En tal sentido, se entienden prohibidas prácticas como las siguientes:
1.8.1.1. Utilizar expresiones o información que tienda a desviar o desvirtuar el principio de libre escogencia, induciendo a confusión o a error a los usuarios.
1.8.1.2. Ponderar la red de prestadores de servicios adscrita bajo elementos o bondades carentes de sustento económico, jurídico o profesional.
1.8.1.3. Enunciar profesionales o entidades adscritas que no hagan parte de la red de prestadores de servicios de la entidad.
1.8.1.4. Inducir a error a los usuarios sobre la extensión o cobertura de los planes de salud, exclusiones, preexistencias, servicios complementarios, medicamentos, etc.
1.8.1.5. Ponderar un producto de manera tal que sus bondades o características carezcan de sustento en la realidad.
1.8.1.6. Apropiarse o publicitar como suyas, políticas, productos o servicios que han sido nombrados o reglamentados por el Gobierno nacional, sin citar en la publicidad respectiva su origen o fuente legal correspondiente.
1.8.1.7. Presentar o apoyar la solidez de los servicios o productos en aspectos ajenos al verdadero sustento técnico jurídico o económico de la publicidad, como sucederá con afirmaciones tales como “filial del grupo tal”, “contamos con el respaldo de los mayores accionistas”, entre otras, sin especificar en qué consiste el respaldo o beneficio adicional a recibir por parte de los usuarios.
1.8.1.8. Utilizar afirmaciones que permitan deducir como definitivas situaciones que en la realidad responden a fenómenos coyunturales, transitorios o variables en relación con el mercadeo.
1.8.1.9. Utilizar o insinuar ponderaciones abstractas o superlativos abstractos que por la propia naturaleza de su contenido no reflejan una situación exacta, como sucedería con expresiones tales como “somos los primeros” sin decir en qué o en la relación con qué o con quiénes.
1.8.2. Si los textos comprenden el empleo de superlativos, términos que indiquen permanencia, o cifras o datos específicos, ellos deberán corresponder fielmente a hechos objetivos, reales, comprobables y verificables a la fecha en que se difunda la pauta publicitaria, los cuales podrán ser constatados directamente y en cualquier momento por la Superintendencia Nacional de Salud.
Tratándose de cifras que por su carácter sean variables, su utilización publicitaria deberá hacerse identificando claramente el período al cual corresponden y la fuente de donde han sido tomados. Cuando se recurra a indicadores de desempeño financiero, para evidenciar una situación determinada, su uso no debe dar lugar a equívocos, para lo cual se adoptarán las medidas que sean del caso.
Tratándose de cifras que por su carácter son esencialmente variables, su utilización publicitaria no podrá ser superior a la del ejercicio inmediatamente siguiente al corte que sirve de sustento.
1.8.3. Las afirmaciones y representaciones visuales o auditivas deben ofrecer claridad, fidelidad y precisión respecto al tipo de servicio que se promueve; en este orden de ideas, deberán tenerse en cuenta los alcances o limitaciones a que legal y económicamente se encuentre sujeto el servicio respectivo.
1.8.4. Los mensajes publicitarios no pueden ser contrariados a la buena fe comercial ni pueden tender a establecer competencia desleal.
1.8.5. En la difusión de programas publicitarios deberá tenerse en cuenta lo dispuesto en anotarse la circunstancia de hallarse la entidad, dependencia o programa vigilado por la Superintendencia Nacional de Salud.
1.9. PLAN DE CAPACITACIÓN DE PROMOTORES. <Subnumeral modificado por la Circular 8 de 2018. El nuevo texto es el siguiente:>
Es función de la superintendencia velar porque los agentes e intermediarios de los programas de salud, adelanten sus operaciones dentro de los presupuestos de transparencia frente a los usuarios, garantizando su adecuada relación, seguridad y atención con las Entidades Promotoras de Salud.
En consecuencia, y de conformidad con lo establecido en el artículo 2.5.2.1.2.3 del Decreto 780 de 2016, a continuación, se definen los parámetros mínimos que se deben tener en cuenta en los programas de capacitación, sin perjuicio del cumplimiento de las normas vigentes y lo que sobre el particular, definan las Entidades Promotoras de Salud.
1.9.1. Contenidos mínimos de capacitación.
Los programas de capacitación dirigidos a los solicitantes o promotores registrados en las Entidades Promotoras de Salud deben estructurarse como mínimo de acuerdo con temas de:
a) Formación básica (relaciones públicas, características del vendedor); inducción a los planes de salud de acuerdo con lo estipulado en las normas vigentes del Sistema General de Seguridad Social en Salud (aspectos legales como normas reglamentarias de la salud PBS, PAC, entre otros).
b) Aspectos técnicos como glosario de términos, trámite administrativo de ingreso, trámite de quejas, objeto del contrato, tipos de contratos, formas de pago de los planes, tarifas, coberturas, períodos de carencia, preexistencias, exclusiones y pagos compartidos entre otros.
1.9.2. El programa de capacitación deberá estar coordinado por una de las áreas de la Entidad Promotora de Salud.
1.9.3. Corresponde al representante legal de la Entidad Promotora de Salud expedir las certificaciones por concepto de capacitación, las cuales deben estipular el nombre completo e identificación de la persona, la constancia de asistencia y la aprobación del respectivo programa.
1.9.4. Las Entidades Promotoras de Salud llevarán el registro de promotores y lo mantendrán a disposición de la Superintendencia para el ejercicio de las funciones de inspección, vigilancia y control respectivas.
1.10. PROGRAMA DE AUDITORÍA PARA EL MEJORAMIENTO DE LA CALIDAD DE LA ATENCIÓN EN SALUD (PAMEC). <Numeral modificado por de la Circular 12 de 2016. El nuevo texto es el siguiente:> A través de la presente Circular, la Superintendencia instruye a las Entidades Promotoras de Salud (EPS) para que incorporen las estrategias o acciones de mejora frente al PAMEC, teniendo en cuenta que el alcance de este puede ser la acreditación, el fortalecimiento de la gestión del riesgo para procesos misionales, mejora del programa de seguridad del paciente y el mejoramiento de los resultados de los indicadores del Sistema de Información para la Calidad. Contribuyendo, de esta manera, con las acciones de mejora continua que se hacen a través de planes de mejoramiento de las EPS.
Las EPS deben reportar el Plan de Mejoramiento para alcanzar la calidad esperada que contenga las acciones a realizar frente a los resultados del PAMEC de la vigencia anterior, al igual que el seguimiento al Plan de Mejoramiento para alcanzar la calidad esperada, según lo dispuesto en el Anexo Técnico – Archivo Tipo número ST001. En cualquier caso, la Superintendencia podrá requerir la inclusión de acciones adicionales al Plan de Mejoramiento para alcanzar la calidad esperada, las cuales deben ser adoptadas y monitoreadas por la entidad. El reporte con corte a diciembre, debe incorporar las acciones nuevas y el seguimiento a las acciones de la vigencia anterior. Para el caso del corte a junio, solo se reportará seguimiento.
1.11. SISTEMA DE INFORMACIÓN PARA LA CALIDAD (SIC). <Numeral modificado por de la Circular 12 de 2016. El nuevo texto es el siguiente:> Las Entidades Promotoras de Salud (EPS) deben garantizar la calidad de la información y la oportunidad del reporte a las diferentes fuentes integradas a SISPRO y a través de la Plataforma de Intercambio de Información (PISIS) del Sistema Integral de Información de la Protección Social (SISPRO) del Ministerio de Salud y Protección Social en lo que respecta al Sistema de Información para la Calidad como componente del Sistema Obligatorio de Garantía de Calidad del Sistema General de Seguridad Social en Salud (SOGCS).
Las EPS deberán monitorear sus resultados en calidad y los de la Red Integral de Prestadores de Servicios de Salud contratada, utilizando como insumo la información reportada en el Sistema de Información para la Calidad.
1.12. RED DE PRESTADORES Y SISTEMA DE REFERENCIA Y CONTRARREFERENCIA. <Numeral eliminado por la Circular 8 de 2018>
1.13. PUBLICACIÓN COPAGOS POR PARTE DE LAS ENTIDADES PROMOTORAS DEL RÉGIMEN SUBSIDIADO. <Numeral eliminado por la Circular 8 de 2018>
1.14. ASPECTOS ADICIONALES DE PAUTAS PUBLICITARIAS PARA LAS ENTIDADES PROMOTORAS DE SALUD DEL RÉGIMEN CONTRIBUTIVO. <Numeral eliminado por la Circular 8 de 2018>
1.15. PLAN DE CAPACITACIÓN DE PROMOTORES. <Numeral eliminado por la Circular 8 de 2018>
2. ATENCIÓN INICIAL DE URGENCIAS.
<Numeral modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> El Decreto 1485 de 1994 que regula la organización y funcionamiento de las EPS, en su artículo 2o, literal d) concordante con el artículo 178 de la Ley 100 de 1993, determina como responsabilidad de la EPS la de organizar y garantizar la prestación de los servicios de salud previstos en POS; con el fin de obtener el mejor estado de salud de sus afiliados con cargo a las Unidades de Pago por Capitación correspondientes. Con este propósito gestionarán y coordinarán la oferta de servicios de salud, directamente o a través de la contratación con Instituciones Prestadoras o con Profesionales de la Salud.
Conforme las disposiciones enunciadas es deber de las Entidades Promotoras de Salud, a efectos de proteger a sus afiliados, velar por la racionalidad y pertinencia de los servicios prestados y garantizar el pago ágil y oportuno a la institución de salud a la cual ingresó el afiliado, expedir las correspondientes autorizaciones, cartas de garantía o documentos equivalentes, esenciales en el proceso de pago de cuentas, sin perjuicio de lo dispuesto en el artículo 1600 del Código Civil.
La Ley 1122 de 2007 en el parágrafo del artículo 20 establece que “se garantiza a todos los colombianos la atención inicial de urgencias en cualquier IPS del país. Las EPS o las entidades territoriales responsables de la atención a la población pobre no cubierta por los subsidios a la demanda, no podrán negar la prestación y pago de servicios a las IPS que atiendan sus afiliados, cuando estén causados por este tipo de servicios, aún sin que medie contrato”.
Decreto 4747 de 2007 en su artículo 14 determina que las entidades responsables del pago de servicios de salud deben dar respuesta a las solicitudes de autorización de servicios siguiendo los procedimientos, mecanismos y en el formato que determine el Ministerio de la Protección Social. Este proceso no podrá ser trasladado al paciente o su acudiente y es de responsabilidad exclusiva de la entidad responsable del pago.
La respuesta a la solicitud de autorización de servicios posteriores a la atención de urgencias, deberá darse por parte de la entidad responsable del pago, dentro de los siguientes términos:
a) Para atención subsiguiente a la atención inicial de urgencias: Dentro de las dos (2) horas siguientes al recibo de la solicitud;
b) Para atención de servicios adicionales: Dentro de las seis (6) horas siguientes al recibo de la solicitud.
Atendiendo el procedimiento señalado por el Ministerio de la Protección Social, de no obtenerse respuesta por parte de la entidad responsable del pago dentro de los términos aquí establecidos, se entenderá como autorizado el servicio y no será causal de glosa, devolución y/o no pago de la factura.
Cuando las entidades responsables del pago de servicios de salud, consideren que no procede la autorización de los servicios, insumos y/o medicamentos solicitados, deberán diligenciar el Formato de negación de servicios de salud y/o medicamentos que establezca la Superintendencia Nacional de Salud.
Si el prestador de servicios de salud que brindó la atención inicial de urgencias hace parte de la Red de Prestadores de Servicios de Salud de la entidad responsable del pago, la atención posterior deberá continuarse prestando en la institución que realizó la atención inicial de urgencias, si el servicio requerido está contratado por la entidad responsable del pago, sin que la institución prestadora de servicios de salud pueda negarse a prestar el servicio, salvo en los casos en que por requerimientos del servicio se justifique que deba prestarse en mejores condiciones por parte de otro prestador de servicios de salud, no exista disponibilidad para la prestación de servicio, o exista solicitud expresa del usuario de escoger otro prestador de la red definida por la entidad responsable del pago.
<Incisos adicionados por la Circular 52 de 2008. El nuevo texto es el siguiente:> Las Entidades Promotoras de Salud del Régimen Contributivo y Subsidiado deberán establecer y exigir en su red prestadora de servicios un protocolo para la atención de urgencias médicas, encaminado a fijar prioridades así como a exigir efectividad, calidad y rapidez en la atención de sus usuarios en especial a los niños, niñas y adolescentes.
Para estos efectos deberán instruir a todo su personal administrativo y médico.
3. SISTEMA DE INFORMACIÓN Y ATENCIÓN AL USUARIO.
Las Entidades Administradoras de Planes de Beneficios, EAPB sean públicas, privadas o mixtas, deberán adoptar lo establecido en el Título VII de la presente circular en cuanto al sistema de información y atención al usuario.
Igualmente tendrá en cuenta lo determinado en el artículo 188 de la Ley 100 de 1993 subrogado por el artículo 121 del Decreto extraordinario 2150 de 1995, en cuanto ocurran hechos de naturaleza asistencial que presuntamente afecten al afiliado respecto de la adecuada prestación de los servicios del Sistema General de Seguridad Social en Salud, estos podrán solicitar reclamación ante el Comité técnico - científico integrado por la Empresa Promotora de Salud a la cual esté afiliado, integrado de la siguiente forma: un representante de la EPS, un representante de la IPS y, un representante del afiliado, quien podrá concurrir directamente. Si persiste la inconformidad, esta será dirimida por un representante de la Dirección Municipal de Salud.
En consecuencia el Comité técnico-científico, debe ser un organismo de asesoría y consulta obligatorio, cuyo fin es el de garantizar la oportuna y adecuada resolución de las inquietudes y peticiones de los usuarios, con respecto a hechos de naturaleza asistencial, de suerte que permita retroalimentar el sistema de calidad en la prestación de los servicios de salud.
4. COMITÉS TÉCNICO-CIENTÍFICOS.
<Numeral adicionado por la Circular 49 de 2008. El nuevo texto es el siguiente:> De conformidad con lo dispuesto en la Resolución número 2933 de 2006, las Entidades Promotoras de Salud, del Régimen Contributivo y Subsidiado y demás Entidades Obligadas a Compensar, EOC, integrarán un Comité Técnico-Científico (CTC), que estará conformado por:
1. Un (1) representante de la EPS, EOC, según corresponda.
2. Un (1) representante de las Instituciones Prestadoras de Salud, (IPS).
3. Un (1) representante de los usuarios.
En las IPS funcionarán los Comités de Farmacia y Terapéutica y un miembro de ellos será el representante de las IPS ante el Comité Técnico-Científico.
Los Comités Técnico-Científicos deberán integrarse en cada departamento y distrito donde estas entidades hayan sido autorizadas para funcionar por la Superintendencia Nacional de Salud. Cuando se manejan los dos regímenes del Sistema General de Seguridad Social en Salud (SGSSS), en un mismo departamento o distrito, se podrá conformar un solo Comité, con la participación de un representante de los usuarios por cada régimen.
El representante legal de cada una de las EPS, EOC o ARS, deberá reportar en debida forma a la Superintendencia Nacional de Salud el acta de conformación de los Comités, identificando sus integrantes. Así mismo, deberán reportar las sustituciones que se produzcan, identificando de la misma manera a los nuevos integrantes.
Las EPS o EOC deberán realizar una convocatoria abierta entre sus prestadores de servicios de salud, asociaciones de usuarios o usuarios, que permita la selección objetiva de los representantes en el Comité, garantizando la participación democrática de las entidades y los usuarios.
Los miembros del Comité serán escogidos con sus respectivos suplentes para un período de dos (2) años, pudiendo ser seleccionados nuevamente para los períodos subsiguientes.
En caso de ausencia definitiva de alguno de los miembros, las EPS o EOC deberán designar su reemplazo en un término no mayor a un (1) mes calendario, contado a partir de la fecha en que se produzca la ausencia definitiva, con la respectiva notificación a la Superintendencia Nacional de Salud.
El Comité Técnico-Científico tendrá las siguientes funciones:
1. Analizar para su autorización las solicitudes presentadas por los médicos tratantes de los afiliados, el suministro de medicamentos por fuera del listado de medicamentos del Plan Obligatorio de Salud, POS, adoptado por el Acuerdo 228 del CNSSS y demás normas que lo modifiquen, adicionen o sustituyan.
2. Justificar técnicamente las decisiones adoptadas, para lo cual se elaborarán y suscribirán las respectivas actas.
3. Realizar evaluaciones trimestrales de los casos autorizados y el seguimiento sobre el resultado de la salud de los pacientes a quienes se les autorizaron dichos tratamientos.
4. Presentar al Ministerio de la Protección Social y a las autoridades competentes cuando estas los soliciten, los informes relacionados con su objeto y funciones.
El Comité Técnico-Científico se reunirá con la periodicidad requerida para tramitar oportunamente las solicitudes referentes a sus funciones por lo menos una (1) vez a la semana. De sus decisiones se dejará constancia en un libro de actas debidamente suscritas por los miembros del Comité y foliado, anexando los soportes utilizados como base de la decisión. Cuando no existan casos para someter a consideración del Comité, se dejará la respectiva constancia en el libro de actas.
Las actas que se generen de las reuniones del Comité deberán estar a disposición del Ministerio de la Protección Social y de la Superintendencia Nacional de Salud en el momento en que estas las requieran.
Las EPS y EOC, en cumplimiento del Sistema Obligatorio de Garantía de Calidad, deberán diseñar un proceso permanente de auditoría y pertinencia médica que permita monitorear el cabal cumplimiento de la presente resolución.
De conformidad con lo expuesto las EAPB deberán actualizar ante esta Superintendencia, la conformación de los Comités Técnico-Científicos por departamento o distrito, relacionando los integrantes principales y suplentes y la fecha de conformación del CTC, anexando el acta de conformación del respectivo CTC, de acuerdo a la siguiente estructura:
| Departamento o Distrito | Entidad | Principal | Suplente | Fecha de conformación |
| IPS | ||||
| EPS | ||||
| Usuarios | ||||
Igualmente la EAPB deberá implementar dentro del PAMEC, el proceso de auditoría de calidad al citado CTC, reportando a esta Superintendencia antes del 30 de junio de 2008, la hoja técnica de los indicadores propuestos, estándares esperados, línea base o valor de referencia y meta esperada para el 2008 en cada uno de los indicadores.
5. REFERENCIA Y CONTRARREFERENCIA.
<Numeral adicionado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
El Decreto 1485 de 1994 que regula la organización y funcionamiento de las EPS, en su artículo 2o literal d) determina como responsabilidad de la EPS la de organizar y garantizar la prestación de los servicios de salud previstos en POS; con el fin de obtener el mejor estado de salud de sus afiliados con cargo a las Unidades de Pago por Capitación correspondientes. Con este propósito gestionaran y coordinaran la oferta de servicios de salud, directamente o a través de la contratación con instituciones prestadoras o con profesionales de la salud.
Decreto 4747 de 2007 en su artículo 17 determina que el diseño, organización y documentación del proceso de referencia y contrarreferencia y la operación del Sistema de Referencia y Contrarreferencia es obligación de las entidades responsables del pago de servicios de salud, quienes deberán disponer de una Red de Prestadores de Servicios de Salud que garanticen la disponibilidad y suficiencia de los servicios en todos los niveles de complejidad a su cargo, así como la disponibilidad de la red de transporte y comunicaciones.
Con el fin de garantizar la calidad, continuidad e integralidad en la atención, es obligación de las entidades responsables del pago de servicios de salud la consecución de institución prestadora de servicios de salud receptora que garantice los recursos humanos, físicos o tecnológicos así como los insumos y medicamentos requeridos para la atención de pacientes.
En consonancia con lo anterior, es responsabilidad de las EAPB el organizar y garantizar la prestación del plan de salud que deben brindar a sus afiliados, no pudiendo delegar esta función en las Instituciones Prestadoras de Servicios de Salud, ni subcontratar o de alguna manera, desplazar sus responsabilidades a otros sujetos.
Para garantizar la adecuada prestación de los servicios de salud, las entidades administradoras, deberán contar con una Red de Prestadores de Servicios de Salud suficiente y plural en cada uno de los niveles de atención o grados de complejidad y por entidad territorial, para garantizar la salud a la población afiliada, salvo una imposibilidad debidamente demostrada ante la Superintendencia Nacional de Salud.
Las EAPB deberán contar con una organización administrativa en cada una de las áreas geográficas donde tienen afiliados, que le permita cumplir con sus funciones de ley, así como los proceso, procedimientos y actividades para realizar la selección organización y coordinación del funcionamiento de la red de IPS, de manera que se garantice que el afiliado pueda acceder fácilmente a las IPS de los diferentes niveles de complejidad.
6. OBLIGACIONES ESPECIALES DE LAS ENTIDADES PROMOTORAS DE SALUD.
<Numeral 6 adicionado por la Circular 49 de 2008. El nuevo texto es el siguiente:>
Las Entidades Promotoras de Salud del Régimen Contributivo, deberán ceñirse estrictamente a lo requerido en los formularios Nos. F:IRC001, F:IRCOO3 y el Formato SNS-4010-001 para la afiliación e inscripción a las EPS de los trabajadores dependientes, servidores públicos, trabajadores independientes y pensionados y el de Información Complementaria del Afiliado al Régimen Contributivo del Sistema General de Seguridad Social, sin perjuicio del derecho que les asiste de solicitar información adicional al afiliado en forma separada. (Archivo tipo 32).
<Inciso adicionado por la Circular 52 de 2008. El nuevo texto es el siguiente:> Las Entidades Promotoras de Salud del Régimen Contributivo deberán darle estricto cumplimiento a lo dispuesto en las Leyes 509 de 1999 y 1023 de 2006 sobre la afiliación de las madres comunitarias al Régimen Contributivo del Sistema General de Seguridad Social en Salud, quienes disfrutarán de todas las prestaciones asistenciales y económicas derivadas de su afiliación a dicho Régimen, así como de todos los beneficios que incluye el Plan Obligatorio de Salud del mismo sin discriminación alguna y atendiendo los principios de oportunidad y calidad que garantiza el Sistema.
Toda persona que ingresa a una Empresa Promotora de Salud debe diligenciar bajo la gravedad del juramento un formulario que contenga sus datos personales y familiares, su condición de salud actual y pasada y la de los familiares que vaya a afiliar, los antecedentes familiares y personales clínicos, epidemiológicos y toxicológicos.
El sistema de registro, manejo y análisis de la información básica sobre el estado de salud de los posibles afiliados, le permita a la entidad conocer la información epidemiológica de su población a efectos de desarrollar los programas de protección específica, detección temprana y atención de las enfermedades de interés en salud pública incluidas en el plan de beneficios, sin que se conviertan en mecanismos de selección adversa.
Adicionalmente, dentro de las obligaciones especiales les corresponde a las Entidades Promotoras de Salud remitir el reporte de sus afiliados; al respecto deberán allegar a esta Superintendencia la información que se señala a continuación:
El porcentaje de los Afiliados Activos mayores de 60 años.
El porcentaje de las Mujeres Afiliadas activas entre 15 y 44 años.
Esta información debe ser reportada en forma semestral con corte al mes de junio y al mes de diciembre de cada año y con fecha límite de entrega el último día calendario del mes siguiente a la fecha de corte.
7. CONTRATACIÓN. <Numeral 7 y subnumerales derogados por la Circular 66 de 2010. Ver sobre este tema la Circular 66 de 2010>
EMPRESAS QUE ADMINISTRAN PLANES VOLUNTARIOS DE SALUD (PVS).
<Incisos 1 a 5 modificado por la Circular 20 de 2015. El nuevo texto es el siguiente:>
La regulación en el tema de los Planes Voluntarios de Salud, está desarrollada en el artículo 37 de la Ley 1438 de 2011, sustitutivo del artículo 169 de la Ley 100 de 1993.
El artículo 37 de la Ley 1438 de 2011 dispone que los Planes Voluntarios de Salud podrán incluir coberturas asistenciales relacionadas con los servicios de salud, serán contratados voluntariamente y financiados en su totalidad por el afiliado o las empresas que lo establezcan con recursos distintos a las cotizaciones obligatorias o el subsidio a la cotización.
Dentro del Sistema General de Seguridad Social en Salud, pueden prestarse los siguientes Planes Voluntarios en Salud:
1. Planes de atención complementaria en salud.
2. Planes de medicina prepagada.
3. Pólizas de salud, y
4. Servicios de ambulancia prepagada, emitidos por entidades de Medicina Prepagada.
Radicada la solicitud de aprobación de planes voluntarios de salud y de las tarifas, la Superintendencia Nacional de Salud dispondrá de 30 días siguientes para su aprobación y registro. Para estos efectos las Entidades Promotoras de Salud y las entidades de medicina prepagada, deberán remitir, con el cumplimiento de los requisitos legales, así como los definidos en la presente Circular, la siguiente información: Nombre y contenido del plan; Descripción de los riesgos amparados y sus limitaciones; Costo y forma de pago del plan; Descripción de cuotas moderadoras y copagos, Copia del formato de contrato que se utilizará y la Nota técnica de acuerdo con lo establecido en el Capítulo VII, Título II de la presente circular.
Cuando la Superintendencia constate que una solicitud de aprobación de planes voluntarios de salud y de las tarifas está incompleta, requerirá al solicitante dentro de los diez (10) días siguientes a la fecha de radicación para que la complete en el término máximo de un (1) mes. Se entenderá que el peticionario ha desistido de su solicitud cuando no satisfaga el requerimiento, salvo que antes de vencer el plazo concedido solicite prórroga hasta por un término igual. A partir del día siguiente en que el interesado aporte los documentos faltantes, se iniciará el término para resolver la solicitud, según lo previsto en el artículo 17 de la Ley 1437 de 2011, sustituido por el artículo 1o de la Ley 1755 de 2015, o las normas que lo modifiquen o sustituyan.
La petición de aprobación deberá sustentarse claramente en el sentido de establecer la viabilidad financiera de la entidad para el programa.
Para dar cumplimiento a este aspecto, deberán incluirse la totalidad de lineamientos señalados en la presente circular, de acuerdo con el tipo de plan adicional a ofrecer.
Relación de documentos que deben presentar las Entidades Promotoras de Salud que ofrecen planes complementarios de salud, son:
1. Situaciones administrativas y contractuales.
1.1. Nombre del Plan o Planes de Atención Complementaria.
1.2. Contenido del Plan. Incluye la siguiente información relacionada con el plan o planes a ofrecer:
1.2.1. Metodología que la empresa utilizará para la operación del plan.
1.2.2. Descripción de los servicios que conforman el plan (promoción y prevención, consulta externa, general y especializada, medicina diagnóstica y terapéutica, hospitalización, urgencias, cirugía, exámenes diagnósticos y odontología).
1.2.3. Descripción y comparación de los beneficios y de las condiciones de atención adicionales, ofrecidas por el plan de atención complementario (comodidad y red de prestación de servicios y/o actividades, intervenciones o procedimientos adicionales a los previstos en el Plan Obligatorio de Salud, POS, o expresamente excluidos de este) y comparación con los demás planes que estén comercializando.
1.2.4. Coberturas económicas incluyendo los servicios y valores de la cobertura, si el plan así lo refiere.
1.2.5. Modalidades de prestación de los servicios. Especificar la forma cómo será prestado el servicio, bien de forma directa, a través de profesionales de la salud y/o de IPS adscritas, o a través de la libre elección por parte de los usuarios.
1.2.6. En el evento en que el plan o planes lo prevean, deberá presentarse la relación de periodos de carencia, y definición de exclusiones y preexistencias.
2. Suspensiones y cancelaciones
<Inciso modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> Cuando una entidad promotora de salud o entidad de prepago tenga previsto suspender la comercialización o cancelar un plan deberá informar previamente de este hecho a la Superintendencia Nacional de Salud con el fin de evaluar la procedencia de la solicitud. Para el efecto deberán remitir:
2.1. Carta de solicitud.
2.2. Estudio técnico que justifique esta decisión.
2.3. Estudio de viabilidad financiera del plan de los últimos tres años.
2.4. Procedimiento a seguir con los usuarios que a la fecha tienen contratos vigentes.
2.5. Copia del acta de la junta directiva o del órgano social que haga sus veces, en la que se tomó la decisión. En caso de que esta decisión esté en cabeza del representante legal, será suficiente que así lo demuestre.
1. PLANES DE ATENCIÓN COMPLEMENTARIA EN SALUD (PAC).
El artículo 18 del Decreto 806 de 1998 define los Planes de Atención Complementaria, PAC como aquel de beneficios que comprende actividades, intervenciones y procedimientos no indispensables ni necesarios para el tratamiento de la enfermedad y el mantenimiento o la recuperación de la salud o condiciones de atención inherentes a las actividades, intervenciones y procedimientos incluidas dentro del Plan Obligatorio de Salud.
Igualmente, establece que tendrán uno o varios de los siguientes contenidos:
1. Actividades, intervenciones y procedimientos no incluidos en el Plan Obligatorio de Salud o expresamente excluidos de este.
2. Una o varias condiciones de atención diferentes que permitan diferenciarlo del POS tales como comodidad y red prestadora de servicios.
Sólo podrán ofrecerse los contenidos del POS en las mismas condiciones de atención cuando estos están sometidos a períodos de carencia, exclusivamente durante la vigencia de este período.
De acuerdo con lo dispuesto en el artículo 2o del Decreto 800 de 2003, las entidades que administren planes de atención complementaria deberán acreditar un patrimonio equivalente a cuatro mil (4.000) salarios mínimos legales mensuales vigentes.
1.1. MINUTA DEL CONTRATO DE LOS PLANES DE ATENCIÓN COMPLEMENTARIA EN SALUD.
El artículo 24 del Decreto 806 de 1998 establece que los contratos de PAC deberán incluir como mínimo:
1.1.1. Identificación del contratista y, de los beneficiarios del plan;
1.1.2. Definición de los contenidos y características del plan;
1.1.3. Descripción detallada de los riesgos amparados y las limitaciones;
1.1.4. Término de duración del contrato;
1.1.5. Costo y forma de pago del Plan incluyendo cuotas moderadoras y copagos;
1.1.6. Condiciones de acceso a la red de prestadores de servicios y listado anexo de los prestadores;
1.1.7. Derechos y deberes del contratista y beneficiarios del plan.
Adicionalmente el artículo 17 del Decreto 1485 de 1994, determina que los contratos para la prestación de planes complementarios que suscriban las Entidades Administradoras de Planes de Beneficios (EAPB) se sujetarán a las siguientes exigencias, sin perjuicio de las que se prevén para los planes de medicina prepagada.
Los contratos de afiliación que suscriban las Entidades Promotoras de Salud deberán ajustarse a las siguientes exigencias en cuanto a su contenido:
1.2.1. Deben ajustarse a las prescripciones del Decreto 1485 de 1994 para las EAPB y a las disposiciones legales que regulen este tipo de contratos, so pena de ineficacia de la estipulación respectiva;
1.2.2. Su redacción debe ser clara, en idioma castellano, y de fácil comprensión para los usuarios. Por tanto, los caracteres tipográficos deben ser fácilmente legibles;
1.2.3. El contrato debe establecer de manera expresa el período de su vigencia, el precio acordado, la forma de pago, el nombre de los usuarios y la modalidad del mismo;
1.2.4. El contrato debe llevar la firma de las partes contratantes;
1.2.5. Cualquier modificación a un contrato deberá realizarse de común acuerdo entre las partes y por escrito, salvo disposición de carácter legal, y
1.2.6. El contrato deberá establecer de manera clara el régimen de los períodos mínimos de cotización.
1.2.7 <Subnumeral adicionado por la Circular 20 de 2015. El nuevo texto es el siguiente:> Nota técnica de acuerdo con lo establecido en el Capítulo VII, Título II de la presente circular.
1.3. APROBACIÓN DE LOS PLANES Y CONTRATOS.
Los planes de salud y modelos de contrato de planes complementarios deberán ser aprobados previamente por la Superintendencia Nacional de Salud. La petición deberá demostrar la viabilidad financiera del plan con estricta sujeción a lo aprobado por el Consejo Nacional de Seguridad Social en Salud.
La aprobación aquí prevista se podrá establecer total o parcialmente mediante régimen de carácter general.
2. PLANES DE MEDICINA PREPAGADA.
<Inciso modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> En las entidades de medicina prepagada el margen de solvencia debe entenderse como la liquidez que deben tener cualquiera que sea su forma legal, para responder en forma adecuada y oportuna por sus obligaciones con terceros, sean estos proveedores de bienes o prestadores de servicios de salud o los usuarios, de acuerdo con lo dispuesto en los Decretos 882 de 1998 y 783 de 2000.
<Párrafo adicionado por la Circular 20 de 2015. El nuevo texto es el siguiente:> Las empresas de medicina prepagada deberán remitir a esta Superintendencia, las notas técnicas de los productos y/o planes de acuerdo con lo establecido en el Capítulo VII, Título II de la presente circular.
2.1. MINUTA CONTRATO MEDICINA PREPAGADA.
De conformidad con lo dispuesto en el artículo 15 del Decreto número 1570 de 1993, modificado por el Decreto número 1486 de 1994, los contratos que suscriban las Empresas de Medicina Prepagada deberán ajustarse a las siguientes exigencias:
2.1.1. Su contenido debe ajustarse a lo dispuesto en disposiciones legales que regulen este tipo de contratos so pena de ineficacia de la estipulación respectiva. Para la determinación de las causales de nulidad absoluta y relativa, se observarán las disposiciones vigentes sobre la materia aplicables a la contratación entre particulares.
El contenido del contrato se deberá allegar considerando los siguientes aspectos:
2.1.1.1. Nombre del plan.
2.1.1.2. Encabezado. Debe colocar número y fecha del acto administrativo mediante el cual la entidad fue autorizada por la Superintendencia Nacional de Salud como entidad promotora de salud, empresa de medicina prepagado y/o servicio de ambulancia prepagado, así como la misma información referente al plan que comercializa mediante esa minuta, en todas las hojas del contrato.
2.1.1.3. Objeto del contrato.
2.1.1.4. Obligaciones de las partes.
2.1.1.5. Definiciones.
2.1.1.6. Clases de servicios a prestar.
2.1.1.7. Redacción clara.
2.1.1.8. En castellano.
2.1.1.9. Fácil comprensión para el usuario.
2.1.1.10. Caracteres legibles.
2.1.1.11. Carátula
2.1.1.11.1. Identificación del contratante: Nombres y apellidos del contratante e identificación de los usuarios como figuran en la solicitud de afiliación.
2.1.1.11.2. Fecha de inicio de vigencia del contrato: Corresponde a la fecha en la que el contrato comienza a tener efectos entre las partes, por lo tanto, es a partir de ese momento en que se derivan para las partes las obligaciones, entre las que se contemplan entre otras, para el contratante, la de pagar el valor del contrato en la forma y periodicidad estipuladas para el contratista, la de prestar los servicios de acuerdo a la forma convenida.
2.1.1.11.3. Vigencia del contrato: Se debe mencionar expresamente que su vigencia no podrá ser menor de un (1) año. Los planes y contratos deben utilizar el término contratación.
2.1.1.11.4. Precio acordado: Debe especificarse el valor del contrato según tarifas vigentes previamente establecidas para el plan de acuerdo con las características consideradas en los estudios actuariales como: grupos etarios, género (masculino, femenino), número de usuarios, modalidad de contratación (individual, familiar, colectivo), etc. El valor que pagará el usuario debe quedar señalado en forma expresa en el contrato o sus anexos.
2.1.1.11.5. Forma y periodo de pago: Deberá quedar claramente establecida la forma y la periodicidad con la cual el usuario pagará las tarifas vigentes.
2.1.1.12. Vigencia del contrato: Se debe mencionar expresamente que su vigencia no podrá ser menor de un (1) año. Los planes y contratos deben utilizar el término contratación. Frente a los planes complementarios, el contrato será totalmente independiente al de afiliación y en este no se podrá insinuar aquel.
2.1.1.13. Precio acordado: Debe especificarse el valor del contrato según tarifas vigentes previamente establecidas para el plan de acuerdo con las características consideradas en los estudios actuariales como: grupos etarios, género (masculino, femenino), número de usuarios, modalidad de contratación (individual, familiar, colectivo), etc. El valor que pagará el usuario debe quedar señalado en forma expresa en el contrato o sus anexos.
2.1.1.14. Descuentos: Deberá incluirse una cláusula en la que expresamente se indiquen los descuentos aplicados a las tarifas vigentes del contrato, los cuales deben indicarse tanto en porcentaje como en valor con la clara identificación de su concepto (afiliación al POS, forma de pago, comerciales, etc.). Igualmente, indicará que los descuentos se mantendrán al usuario mientras este se encuentre vinculado a la entidad siempre que no se modifiquen las condiciones que dieron origen al descuento.
2.1.1.15. Examen médico: En los eventos que la entidad tenga previstos exámenes médicos de ingreso, deberá señalarse expresamente en el contrato el valor de este y la condición de que puede realizarse, previo consentimiento del contratante.
2.1.1.16. Forma y Período de Pago: En el contrato deberá quedar claramente establecida la forma y la periodicidad con la cual el usuario pagará las tarifas vigentes del plan, señalándose si el pago se hará en efectivo, con cheque, tarjeta de crédito, etc. También deberá quedar expresamente señalado el periodo de cada pago con cargo al valor total o tarifa del contrato, es decir, si corresponde a instalamentos mensuales, bimestrales, trimestrales, semestrales u otro periodo diferente, o si por el contrario se paga la anualidad en su totalidad.
2.1.1.17. Fecha de solicitud: Corresponde al momento en que el potencial usuario presenta ante la entidad el formato diligenciado de solicitud por medio del cual manifiesta su intención de contratar los servicios de prepago.
2.1.1.18. Fecha de aceptación por parte de la entidad contratista: Corresponde al momento en el cual la entidad directamente o a través del promotor le informa al usuario que ha sido aceptada su solicitud y le indica con anticipación la fecha, hora y lugar para la firma del contrato.
2.1.1.19. Fecha de contratación: Es la fecha de la firma o suscripción del contrato. Esta es la que debe tomarse como de iniciación de la relación contractual, por lo tanto, es a partir de ese momento en que se derivan para las partes las obligaciones.
2.1.1.20. Exclusiones: Deben estar expresamente previstas en el contrato precisándose las patologías, procedimientos, exámenes de diagnóstico específicos que se excluyan y el tiempo durante el cual no serán cubiertos y que por ser el resultado de estudios de carácter técnico científico y análisis de costos y/o criterios de comercialización se consideran como tales solamente las exclusiones relacionadas en el contrato.
Las exclusiones referenciadas no podrán hacer alusión a las enfermedades, malformaciones o afecciones derivadas de preexistencias, las cuales dan origen a un anexo por dicho concepto.
Las exclusiones que no se consagren expresamente en el contrato no podrán oponerse al usuario.
2.1.1.21. Concepto de preexistencia: Ajustándose al pronunciamiento de la Corte Constitucional en Sentencia SU 039 del 19 de febrero de 1998, se considera preexistencia “toda enfermedad malformación o afección que se pueda demostrar existía a la fecha de iniciación del contrato o vinculación, sin perjuicio de que se pueda diagnosticar durante la ejecución del contrato sobre bases científicas sólidas”. La demostración de la existencia de factores de riesgo, como hábitos especiales o condiciones físicas o genéticas no podrán ser fundamento único para el diagnóstico a través del cual se pueda clasificar una preexistencia.
Las entidades habilitadas para ofrecer PAS no podrán incluir como preexistencia al tiempo de renovación del contrato, enfermedades, malformaciones o afecciones diferentes a las que se padecían antes de la fecha de celebración del contrato inicial.
2.1.1.22. Terminación del contrato: Adicional a las causales de terminación del contrato, debe quedar claramente expresa la forma como se hará la devolución de los valores que se entienden no causados, por el factor y porción de tiempo en el cual no hubo cubrimiento de la siniestralidad o posible utilización de los servicios. Para la determinación de los valores que serán deducidos por concepto de administración debe considerarse la proporción que representan los gastos administrativos de la entidad respecto de los ingresos operacionales por concepto de la venta de planes al cierre del ejercicio contable inmediatamente anterior a la fecha de terminación del contrato.
2.1.1.23. Modificación al contrato: Deberá incluirse cláusula que señale que cualquier modificación del mismo mientras esté vigente, solo podrá hacerse de común acuerdo, por escrito entre las partes y cuando implique modificación del plan deberá contar con la previa aprobación de la Superintendencia Nacional de Salud. Igualmente, que la cancelación de la autorización del plan, por parte de esta Superintendencia, será causal de terminación del contrato.
2.1.1.24. Afiliación al régimen contributivo: Es preciso informar al usuario en cláusula dedicada a este aspecto su obligación de estar afiliado al régimen contributivo.
2.1.1.25. Identificación de los usuarios: Para efectos de evitar errores deben señalarse con precisión los nombres y apellidos completos de los usuarios del plan, incluido el contratante, con el correspondiente número del documento de identidad.
2.1.1.26. Tipo de plan: Está relacionado con la agrupación de contratantes, por lo cual esta puede realizarse en forma individual, familiar o colectiva, indicando las características y limitantes del mismo.
2.1.1.27. Renovación de contratos: La renovación de los contratos es obligatoria a menos que medie incumplimiento por parte de los usuarios, condición que debe quedar expresa en la cláusula.
2.1.1.28. Resolución de controversias: Los contratos deben contener una cláusula en la que se dé a conocer al usuario de los servicios que cualquier controversia en cuanto a preexistencias, será resuelta bajo los postulados de la normatividad vigente.
2.1.1.29. Responsabilidad civil y administrativa: Debe ajustarse a los términos del artículo 17 del Decreto 1570 de 1993.
2.1.1.30. Negación del servicio: Es preciso que la minuta contenga relación expresa a los postulados sobre este aspecto.
2.1.1.31. Trámite de quejas: Se incluirá cláusula que incluya el procedimiento que se dará a las quejas presentadas por los usuarios.
2.1.1.32. Inclusión de usuarios: Es preciso indicar el procedimiento y los términos en que se incluirán y excluirán usuarios del contrato inicial.
2.1.1.33. Régimen de períodos mínimos de cotización o de carencia, según el caso, y de copagos y cuotas moderadoras. Es indispensable que se incluya en el clausulado de la minuta, estipulación que defina, si hay lugar a ello, los períodos mínimos de cotización o carencia y de copagos y cuotas moderadoras, así como los servicios afectados con los mismos.
2.1.1.34. Requerimientos para constituir en mora: Se debe redactar una cláusula que señale, que cuando el contratante incurra en mora se le informará por escrito, a la dirección de facturación, el término de que dispone para ponerse al día previo a la suspensión y cancelación del contrato.
2.1.1.35. Anexos Obligatorios: Serán anexos obligatorios:
2.1.1.35.1. La solicitud del contratante
2.1.1.35.2. La declaración de salud.
2.1.1.35.3. Pagos moderadores: Entendidas como los valores del contrato establecidos para ser pagados por el usuario de acuerdo con las características consideradas en el estudio actuarial, tales como: grupos etarios, género (masculino, femenino), número de usuarios, tipo de plan (individual, familiar, colectivo), etc. Adicionalmente, debe incluirse sin lugar a equívocos o interpretaciones, la información sobre los programas de pagos moderadores y copagos, el valor unitario de los pagos moderadores (cuotas moderadoras, bonos, vales, tiquetes, etc.) indicando la cantidad para cada uno de los servicios contemplados.
2.1.1.35.4. Directorios Médicos o Red de Prestadores de las ciudades donde se prestarán los servicios.
2.1.1.35.5. Preexistencias: En este anexo se relacionarán todas las enfermedades, malformaciones o afecciones identificadas al inicio del contrato.
2.1.1.35.6. Relación de documentos que integran y conforman el contrato.
2.1.1.35.7. Procedimiento administrativo para la utilización y acceso a los servicios del plan.
2.1.1.35.8. Procedimiento administrativo para autorizaciones.
2.1.1.35.9. Procedimiento administrativo para reembolsos.
2.1.1.35.10. Información sobre la línea 24 horas.
2.1.1.35.11. Solicitud y entrega de carnés.
2.1.1.35.12. Horarios y puntos de atención.
2.1.1.35.13. Procedimiento administrativo para la atención en urgencias.
2.1.1.35.14. Procedimiento administrativo para la práctica del examen médico.
2.1.1.35.15. Procedimiento administrativo para acceder al programa de pagos moderadores.
2.1.1.36. Firma de los contratantes y copia para las partes. En él se dejará constancia que el usuario suscribió el contrato y recibió copia del mismo.
Igualmente, debe tenerse en cuenta que solamente procede el cobro de cuotas de inscripción, si este valor está representando en el retorno de gastos incurridos por la entidad durante el proceso de contratación, siempre y cuando estos gastos no hayan estado incluidos en la proyección para determinar el valor del contrato o tarifa vigente, lo cual deberá ser demostrado por la entidad a solicitud de la Superintendencia Nacional de Salud.
De otro lado, se recuerda a las entidades sujeto de esta circular, que es obligación de la empresa expedir certificación de antigüedad a los contratantes siempre que estos lo soliciten.
En relación con la historia clínica, vale indicar que este es un documento privado sometido a reserva, por consiguiente solo tendrán acceso a ella, las personas autorizadas por la Ley 23 de 1981, la Resolución 1995 de 1999 y cuando el paciente lo autorice en forma potestativa y no impositiva, razón por la cual solo en el caso particular se podrá solicitar la autorización a este y será el paciente quien bajo su libertad y autonomía dé su voluntad, autorice o no el acceso a la Historia Clínica.
2.2. RENOVACIÓN A LOS CONTRATOS.
2.2.1. Los contratos de Servicios de Medicina Prepagada, podrán ser renovados por las partes contratantes. Para tal efecto, las empresas avisarán con por lo menos (1) mes de anticipación las nuevas tarifas que regirán dichos contratos.
2.2.2. Las entidades, dependencias o programas deberán renovar los contratos a los usuarios a menos que medie incumplimiento de estos.
2.3. APROBACIÓN DE LOS PLANES Y CONTRATOS.
Los planes de salud y contratos deberán ser aprobados previamente por la Superintendencia Nacional de Salud. La petición deberá sustentarse claramente en el sentido de establecer la viabilidad financiera de la entidad para el programa.
<Numeral modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> La información relacionada con planes de salud estará sujeta a reserva por parte de la Superintendencia Nacional de Salud y sus funcionarios.
2.5. MODIFICACIÓN DE PLANES DE MEDICINA PREPAGADA.
Para la modificación de planes y contratos de medicina prepagada, complementarios y servicios de ambulancia prepagados, la entidad deberá remitir a esta Superintendencia la respectiva solicitud adjuntando la información y documentación que se relaciona a continuación:
2.5.1. Descripción de los cambios a efectuar en el plan.
2.5.2. Viabilidad Financiera del Plan en los casos en que se modifiquen las tarifas o las coberturas, inicialmente aprobadas.
2.5.3. Minuta del contrato en los casos en que se modifique la misma.
2.5.4. Nota técnica actuarial.
Estos aspectos deberán ser presentados en los términos señalados en la presente circular.
Adicionalmente, en la descripción del plan se indicarán las modificaciones que se pretenden incluir en el plan comparándolas con lo aprobado anteriormente, e indicando, tanto la ubicación de la propuesta dentro del documento, como el efecto que tendrá dicha modificación para los usuarios y un comparativo de la modificación con relación al POS. Igualmente, se definirá la clase de servicios de medicina prepagada, sobre la cual se solicita la modificación, en los términos definidos en el artículo 6o del Decreto 1570 de 1993 y los artículos 15, 16 y 20 del Decreto 1486 de 1994.
<Inciso modificado por la Circular 49 de 2008. El nuevo texto es el siguiente:> Una vez aprobadas las modificaciones por parte de la Superintendencia Nacional de Salud, la entidad de medicina prepagada deberá suscribir un acuerdo con el titular del contrato afectado, en el que se señalen los aspectos objeto de modificación y la aceptación por parte de este. El original del documento anterior debe ser entregado al contratante y copia del mismo con la constancia de su entrega al usuario, debe reposar en los archivos de la entidad contratista.
2.6. SISTEMA OBLIGATORIO DE GARANTÍA DE LA CALIDAD EN LA ATENCIÓN EN SALUD.
2.6.1. SISTEMA UNICO DE HABILITACIÓN.
De conformidad con lo dispuesto en el artículo 28 del Decreto 1011 de 2006, para aquellas EAPB que a la entrada en vigencia de dicha disposición no contaran con la reglamentación específica en materia de habilitación, se aplicaría el procedimiento de autorización de funcionamiento establecido en las disposiciones vigentes a la fecha sobre la materia, el cual se asimila al procedimiento de habilitación para dichas entidades.
En este orden de ideas, los requisitos para la autorización de funcionamiento que se asimilará al procedimiento de habilitación, se describirá en cada uno de los ítems correspondientes.
2.6.2. OBTENCIÓN CERTIFICADO DE FUNCIONAMIENTO EMPRESAS DE MEDICINA PREPAGADA.
De acuerdo con lo establecido en el Decreto 1570 de 1993, modificado parcialmente por los decretos 1486 de 1994, 783 de 2000, 800 de 2003 y 308 de 2004, la organización y funcionamiento de la medicina prepagada se rige por las siguientes disposiciones:
“1. Forma social. Las entidades que pretendan prestar servicios de medicina prepagada, estarán sujetas al control y vigilancia de la Superintendencia Nacional de Salud, debiendo obtener el certificado de funcionamiento.
2. Requisitos para adelantar operaciones. Quienes se propongan prestar servicios de medicina prepagada, deberán constituir una de tales entidades y obtener el respectivo certificado de funcionamiento de la Superintendencia Nacional de Salud.
Este procedimiento será aplicable a las organizaciones solidarias, de utilidad común, las cooperativas y las cajas de compensación familiar o las de seguridad y previsión social de derecho privado que pretendan operar dependencias o programas de medicina prepagada.
3. Contenido de la solicitud. La solicitud para obtener el certificado de funcionamiento de una entidad, dependencia o programa a que hace referencia el artículo anterior, deberá presentarse por los interesados acompañada de la siguiente documentación:
a) Copia de los estatutos sociales, según la naturaleza de la entidad;
b) El monto del Patrimonio y Reserva legal no será menor al requerido por las disposiciones contempladas en los Decretos 800 de 2003 y 308 de 2004;
c) La hoja de vida de las personas que se han asociado y de las que actuarían como administradores, así como la información que permita establecer su carácter, responsabilidad, idoneidad y situación patrimonial;
d) Estudio sobre la factibilidad de la empresa, dependencia o programa el cual deberá demostrar la viabilidad financiera de la empresa, las tarifas proyectadas de acuerdo con los niveles de clientela estimados en los dos años iniciales, sistema de auditoría médica a implantar, una proyección del presupuesto para el primer año y copia de los planes de salud respectivos que proporcionará en el mercado, y
e) La información adicional que requiera la Superintendencia Nacional de Salud para los fines previstos en el numeral 5 del presente artículo.
4. Publicidad de la solicitud y oposición de terceros. Dentro de los cinco (5) días hábiles siguientes al recibo de la documentación completa a que hace alusión el numeral precedente, el Superintendente Nacional de Salud autorizará la publicación de un aviso sobre la intención de obtener el certificado de funcionamiento para la entidad, dependencia o programa correspondiente, en un diario de amplia circulación nacional, en el cual se exprese a lo menos, el nombre de las personas que se asociaron, el nombre de la institución, dependencia o programa, el monto de su patrimonio y el lugar en donde haya de funcionar, todo ello de acuerdo con la información suministrada en la solicitud.
Tal aviso será publicado por cuenta de los interesados en dos ocasiones, con un intervalo no superior a siete (7) días, con el propósito de que los terceros puedan presentar oposiciones en relación con dicha intención, a más tardar dentro de los diez (10) días siguientes a la fecha de la última publicación. De la oposición se dará traslado inmediato al solicitante.
5. Autorización para el funcionamiento. Surtido el trámite a que se refiere el numeral anterior, el Superintendente Nacional de Salud, deberá resolver la solicitud dentro de los treinta (30) días hábiles siguientes, siempre que los peticionarios hayan suministrado la información requerida.
El Superintendente concederá la autorización para el funcionamiento de la entidad, dependencia o programa, cuando la solicitud satisfaga los requisitos legales y se cerciore, por cualesquiera investigaciones que estime pertinentes, de carácter, responsabilidad, idoneidad y solvencia patrimonial de las personas que participen en la operación.
La entidad sólo podrá desarrollar actividades distintas de las relacionadas con su organización una vez obtenga el certificado de funcionamiento”.
En las entidades de medicina prepagada deberán acreditar el margen de solvencia establecido en el Decreto número 882 de 1998.
Para las empresas de medicina prepagada que se encuentren en funcionamiento o las que se constituyan en el cuadro siguiente se presenta el patrimonio mínimo y reserva legal requerido.
Usuarios Patrimonio pagado
y reserva legal (smlmv)
Más de 6.000 y menos de
25.000 12.000
Más de 25.000 y menos de
75.000 14.000
Más de 75.000 y menos de
150.000 16.000
Más de 150.000 y menos de
250.000 18.000
Más de 250.000 22.000
Los montos aquí descritos deben acreditarse dentro de los doce (12) meses siguientes al cambio del correspondiente rango de usuarios y la base será el valor del salario mínimo vigente a la fecha. El plan de capitalización gradual deberá acordarse con esta Superintendencia.
2.6.3. SUSPENSIÓN DEL CERTIFICADO DE FUNCIONAMIENTO.
La suspensión del certificado de funcionamiento concedido a una entidad, programa o dependencia que cumpla actividades de Medicina Prepagada, podrá ser dispuesta por la Superintendencia Nacional de Salud en los siguientes casos:
2.6.3.1. A petición de la misma entidad.
2.6.3.2. Cuando el plan de saneamiento y recuperación convenido por la Superintendencia Nacional de Salud, no se haya cumplido en las condiciones y plazos estipulados.
2.6.3.3. Por terminación del programa o dependencia por orden de la autoridad a que se encuentre sometida a inspección y vigilancia la correspondiente entidad.
2.6.3.4. Por disolución de la sociedad.
2.6.3.5. Por incumplimiento a las normas sobre patrimonio técnico o margen de solvencia.
2.6.4. RÉGIMEN DE INCOMPATIBILIDADES E INHABILIDADES Y DE CONTROL.
De acuerdo con lo señalado en el artículo 13 del Decreto 1570 de 1993, las Empresas de Medicina Prepagada se regirán en lo relacionado a las inhabilidades e incompatibilidades por las siguientes reglas:
“1. Régimen aplicable. No podrán desempeñarse como administradores de las entidades que presten servicios de medicina prepagada, quienes tengan la calidad de socios o administradores de sociedades intermediarias en la contratación de sus servicios o quienes sean administradores de otra entidad de la misma naturaleza que no sea la subordinada o matriz respectiva.
No podrá ejercerse simultáneamente la representación legal de dos o más entidades de medicina prepagada.
2. Régimen aplicable a las sociedades de servicios técnicos o administrativos. Los administradores y representantes legales de las sociedades subordinadas no podrán ser simultáneamente representantes legales principales de aquella matriz.
3. Las entidades de medicina prepagada, para obtener el certificado de funcionamiento, deberán tener un revisor fiscal designado por la asamblea general de accionistas o por el órgano que haga sus veces. Igual obligación tendrán las organizaciones solidarias, de utilidad común, las cooperativas y las cajas de compensación familiar o las de seguridad y previsión social de derecho privado que hayan creado dependencias o programas de medicina prepagada. El revisor fiscal cumplirá las funciones previstas en el Libro II, Título I, Capítulo VIII del Código de Comercio y se sujetará a lo allí dispuesto, sin perjuicio de lo previsto en otras normas.
En la sesión en que se designe revisor fiscal persona natural deberá incluirse la información relativa a las apropiaciones previstas para el suministro de recursos humanos y técnicos destinados al adecuado desempeño de las funciones a él asignadas; cuando se trate de persona jurídica, los honorarios que garanticen el adecuado desempeño de las funciones asignadas.”
Para adelantar cualquiera de los trámites definidos en este título, excepto la cancelación de planes, la entidad, deberá remitir a la Superintendente Delegada para la Atención en salud, la respectiva solicitud con los documentos anteriormente indicados, debidamente foliados, con índice documental, por escrito en un (1) original y tres (3) copias acompañadas de medio magnético en donde se encuentre cada uno de los documentos remitidos.
"Normograma - Colpensiones - Administradora Colombiana de Pensiones"
ISSN [2256-1633 (En linea)]
Última actualización: 5 de julio de 2020
Fecha de Diario Oficial: Junio 23 de 2020 (No. 51354)
Las notas de vigencia, concordancias, notas del editor, forma de presentación y disposición de la compilación están protegidas por las normas sobre derecho de autor. En relación con estos valores jurídicos agregados, se encuentra prohibido por la normativa vigente su aprovechamiento en publicaciones similares y con fines comerciales, incluidas -pero no únicamente- la copia, adaptación, transformación, reproducción, utilización y divulgación masiva, así como todo otro uso prohibido expresamente por la normativa sobre derechos de autor, que sea contrario a la normativa sobre promoción de la competencia o que requiera autorización expresa y escrita de los autores y/o de los titulares de los derechos de autor. En caso de duda o solicitud de autorización puede comunicarse al teléfono 617-0729 en Bogotá, extensión 101. El ingreso a la página supone la aceptación sobre las normas de uso de la información aquí contenida.